ALGORITMO DE TRATAMENTO E PERSPECTIVAS DE PRÁTICA ESPORTIVA
INTRODUÇÃO
As lesões do ligamento cruzado posterior (LCP) são freqüentemente consideradas catastróficas, pois são associadas com resultados clínicos insatisfatórios, devido à sua estrutura complexa e difícil acesso, levando às dificuldades nas reconstruções cirúrgicas(1,2). A freqüência de lesões do LCP é muito menor quando comparada com as lesões do ligamento cruzado anterior (LCA). Com isto, os estudos das ciências básicas de biomecânica são limitados levando-nos a ter pouca experiência no tratamento destas lesões.
ANATOMIA
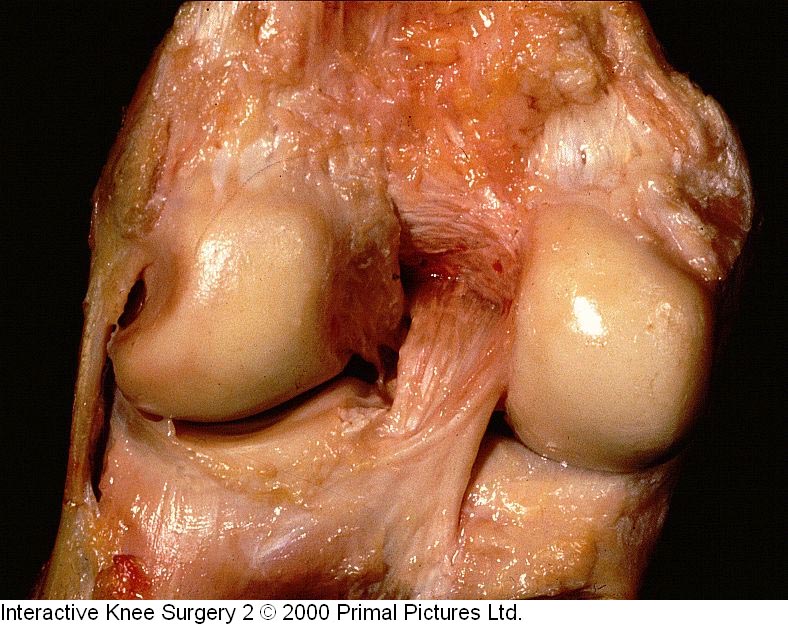
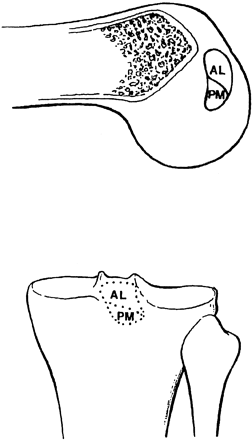
Segundo estudos prévios(3,4) o LCP é mais forte e mais largo entre os ligamentos cruzados variando de 32 a 38 mm de comprimentos entre suas inserções e média de 14 mm de largura. Alguns autores(5) dividiram o LCP em vários componentes ou bandas, onde observamos três componentes principais baseados nos padrões de tensionamento, que são o componente/banda anterolateral, posteromedial e ligamentos meniscofemorais (Fig.1-A-B-C)
posteromedial. Fonte: Herner e Höher 26: 471-482, 1998.
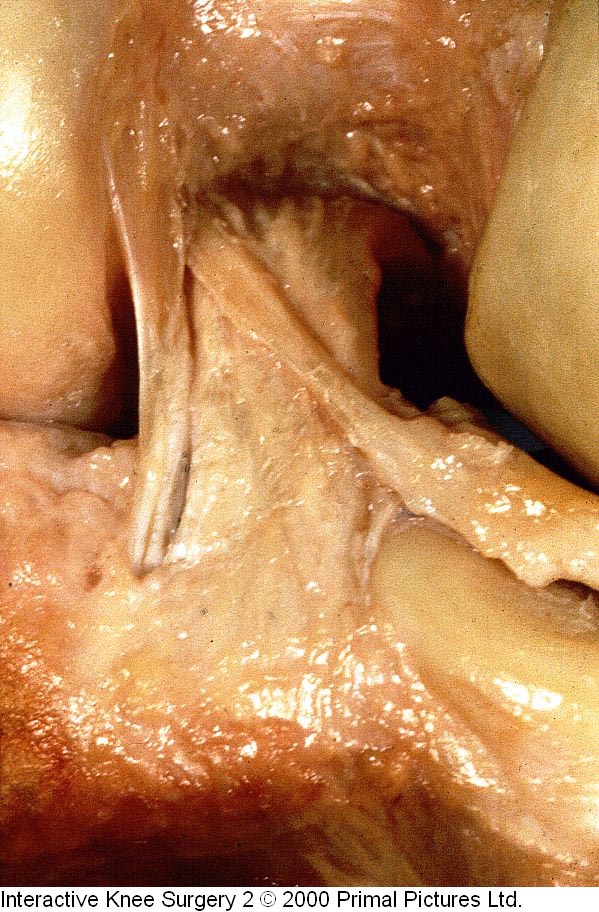
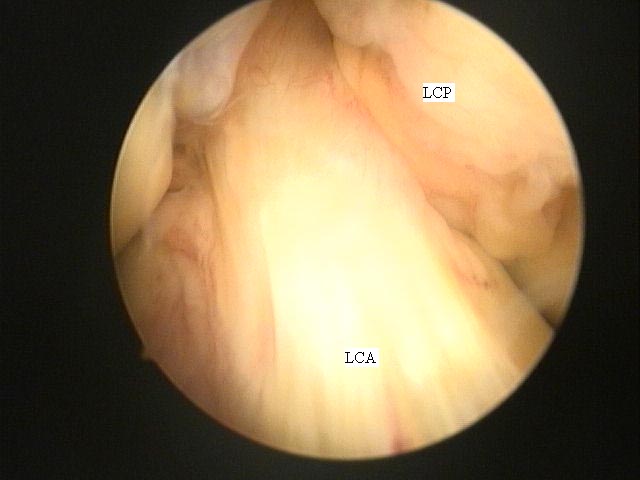
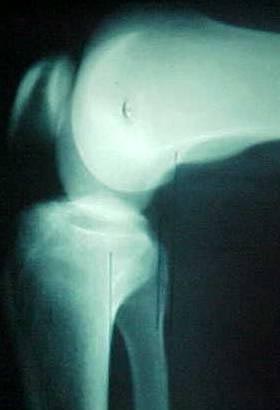
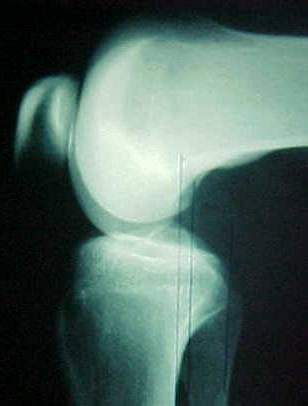
Fanelli et al(6) descreveram as três zonas do LCP vistas por artroscopia. A inserção femoral do LCP pode ser vista pelo portal anterolateral clássico (Fig.3-A-B). A porção média do LCP (atrás do LCA) e a inserção tibial são melhores visualizadas pelo portal posteromedial.
Fonte: Hospital Novo Mundo – Curitiba/Pr.
BIOMECÂNICA
Os estudos biomecânicos(8,9,10,11) mostram que o LCP é o estabilizador posterior primário e secundariamente estabiliza a rotação externa do joelho. Estas informações são muito importantes para fins diagnósticos como também para planejamento adequado do tratamento na tentativa de restaurar a estabilidade o mais próximo do normal nas lesões do LCP. A secção isolada do LCP leva a um aumento da translação posterior do joelho quando submetido à carga tibial posterior. O aumento da frouxidão é relativamente pequeno em extensão completa e mais pronunciado com 90° de flexão do joelho. Nas lesões isoladas do LCP observamos discreta frouxidão rotacional ou mesmo em valgo/varo.
Estes estudos também revelaram a forte interação entre o LCP e as estruturas posterolaterais do joelho. Quando ambas estruturas (LCP e posterolaterais) são seccionadas, a frouxidão aumenta significativamente. Estas estruturas trabalham sinergicamente. Os dados acima são críticos na escolha de melhores técnicas de reconstrução do canto posterolateral do joelho. Para conseguir a restauração normal da frouxidão posterior, é fundamental que seja abordado tanto o LCP como as estruturas posterolaterais do joelho(12 ) . A insuficiência do LCP causa aumento das forças compressivas nas articulações fêmoro-patelar e fêmoro-tibial, podendo levar à degeneração progressiva destas articulações(2) .
MECANISMO DE TRAUMA
A banda anterolateral é lesada quando o trauma ou queda acontece com o joelho em flexão, pois normalmente ela está tensa em flexão. A banda posteromedial é lesada com hiperextensão do joelho, pois normalmente ela está tensa em extensão (Fig.4-A-B). As lesões esportivas são de baixa velocidade, levando a lesões isoladas e parciais do LCP, com 10 mm ou menos de deslocamento posterior.
HISTÓRIA NATURAL
A incidência de lesões do LCP reportada na literatura varia de 1% a 44% das lesões agudas do joelho, onde em torno de 40% ou mais são lesões isoladas do LCP(13) . Em muitas ocasiões estas lesões isoladas passam despercebidas no exame inicial. Shelbourne et al(13) relataram que o tratamento conservador da lesão isolada do LCP leva a bons resultados funcionais, com 50% dos pacientes retornando ao mesmo esporte e no mesmo nível pré-lesão. Também foi observado no estudo de Shelbourne que as lesões isoladas do LCP freqüentemente cicatrizam com algum grau de frouxidão residual que não aumenta com o passar do tempo.
Dejour et al(14) relataram que existe uma fase de adaptação funcional que dura 12 meses em média, com 75-80% dos pacientes satisfeitos e retornando aos seus esportes após lesão isolada do LCP. Após isto, observaram a fase de descompensação artrósica que leva em torno de 10 anos, onde 33% dos pacientes apresentaram artrose fêmoro-tibial interna ou externa pouco evolutiva e 60% dos pacientes tinham artrose fêmoro-patelar com os sintomas surgindo após 20 a 30 anos.
Praticamente todos estudos da literatura concordam que as lesões ligamentares combinadas têm pior prognóstico e que estas lesões devem ser tratadas cirurgicamente.
DIAGNÓSTICO – CLASSIFICAÇÃO
O diagnóstico baseia-se na história, exame físico, exames de imagem, cintilografia óssea, artroscopia e exame sob anestesia.
Consideramos que esta é uma das partes mais importantes deste artigo conforme relatou Mariani(15), pois não podemos realizar um bom tratamento se não fizermos previamente um diagnóstico correto.
História
Os pacientes com lesão do LCP podem ser vistos nos mais diferentes cenários, seja na sala de emergência com múltiplos traumas, no local esportivo ou no consultório após dias ou semanas do trauma inicial. Eles relatam história de trauma ou queda sobre a região anterior do joelho, torção com hiperextensão do joelho ou mesmo acidente automobilístico. Apresentam queixas de dor ou inchaço do joelho e mais raramente têm queixas de instabilidade e /ou falseamentos.
Exame físico
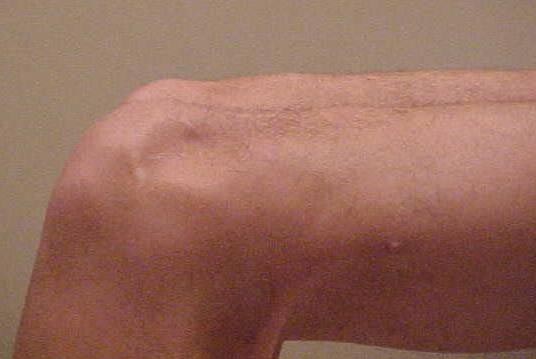
O melhor e mais acurado teste é a gaveta posterior (GP) que deve ser feita com 90° de flexão do joelho (Fig.5), quando observamos e palpamos uma depressão na tíbia relativa ao côndilo femoral medial (Fig.6). O teste da GP é dividido em três graus: I (0 a 5 mm), II (6 a 10 mm) e III (> 10 mm).
Fonte: Hospital Novo Mundo.
Esta diferenciação é muito importante, pois sabemos que as lesões graus I e II têm prognóstico muito favorável. A confusão pode surgir nas lesões grau III, pois podem ser classificadas como lesões isoladas e na realidade podem ser lesões combinadas.
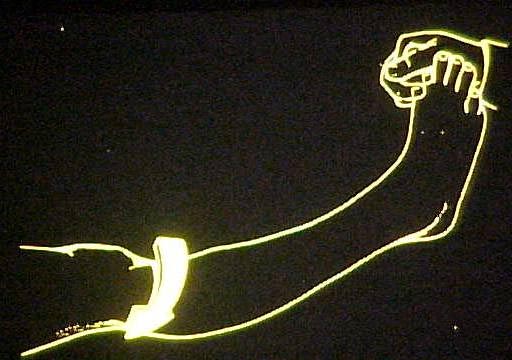
Outros testes foram descritos, “contração ativa do quadríceps” por DeLee et al(16), “pivot shift reverso” por Jakob et al(17), “recurvato rotação externa” por Hughston et al(18) (Fig.7), “queda da TAT com flexão do quadril e joelho a 90°” (Fig.8) e os testes em varo e valgo do joelho.
Nas lesões combinadas, não devemos esquecer de examinar as estruturas vasculares e nervosas, pois em muitas ocasiões os traumas foram tão violentos que o paciente pode chegar a nós com uma luxação já reduzida(19). Esta avaliação se torna mais importante nas lesões mais graves com associação LCP/LCA/canto posterolateral e posteromedial, pois são nestas lesões que podem ocorrer com maior freqüência as lesões vasculares(20).
Resumindo o exame físico, podemos dizer:
- lesão isolada do LCP: o teste da gaveta posterior é positivo e a tíbia somente desloca para trás até o nível do côndilo femoral. O deslocamento posterior diminui com a rotação interna. Não ocorre aumento da rotação externa a 90° ou 30° de flexão. Não há frouxidão em varo ou valgo. Atenção para a translação posterior de mais de 10 mm, pois provavelmente há lesões associadas.
- lesão combinada do LCP com LCM (ligamento colateral medial): o teste da gaveta posterior é grau III (maior que 10 mm) e a tíbia está “atrás” do côndilo femoral. Apresenta frouxidão em valgo a 30° e 0°.
- lesão combinada do LCP com canto PL (posterolateral): o teste da gaveta posterior é grau III (maior que 10 mm) e a tíbia está “atrás” do côndilo femoral. Apresenta aumento da rotação externa a 90° e 30°. O “pivot shif reverso” com freqüência é positivo. Nas lesões severas e com frouxidão crônica, pode ter hiperextensão com rotação externa.
- lesão combinada do LCP com LCA: a translação anteroposterior é maior que 15 mm, com a gaveta posterior grau III (maior que 10 mm). Os testes de Lachman e o “pivot shift” são positivos, podendo apresentar hiperextensão do joelho.
Exames de imagem
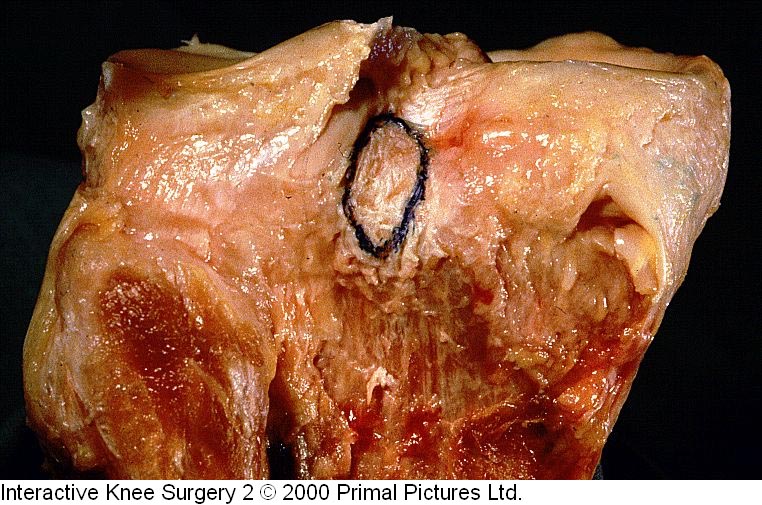
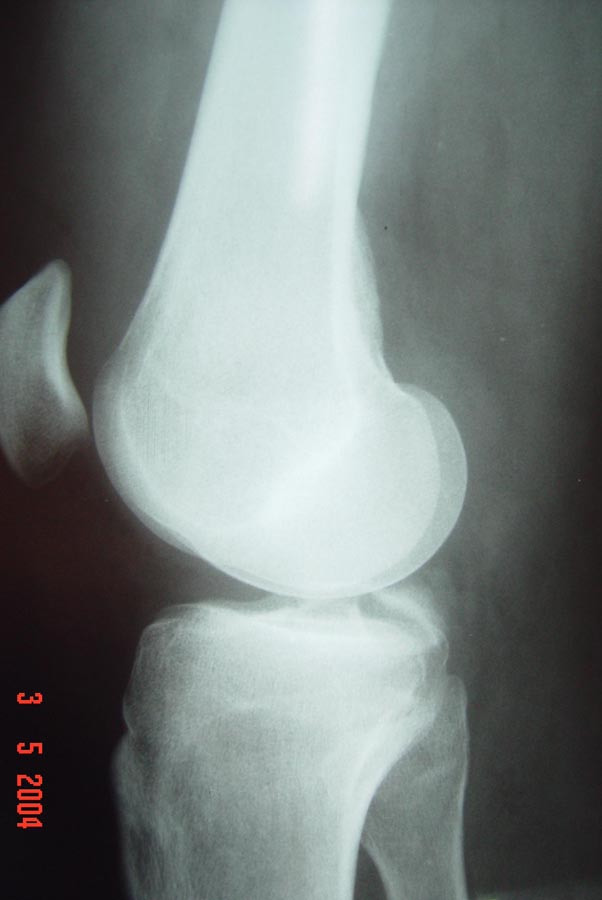
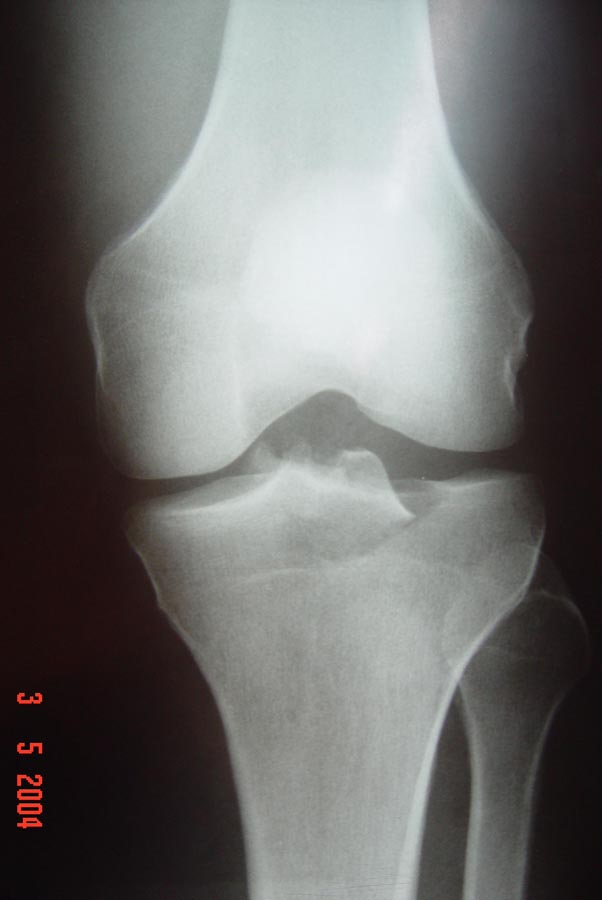
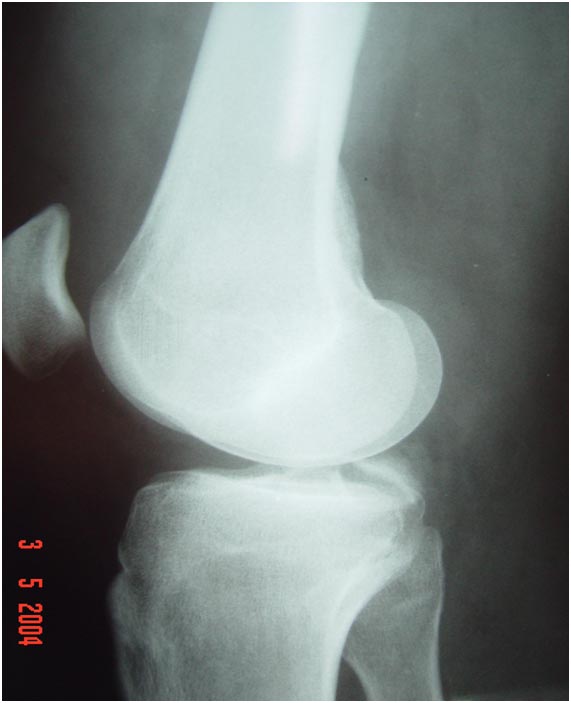
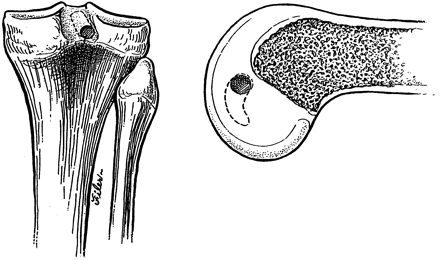
Após o exame físico, realizamos sempre as radiografias simples, nas incidências de frente, perfil, oblíquas e axial de patela a 30° de flexão do joelho. As radiografias são importantes para detectar as fraturas-avulsões ósseas dos ligamentos cruzados (Fig.9) bem como detectar fraturas do planalto tibial e cabeça da fíbula que podem ser indicativas de lesões combinadas.
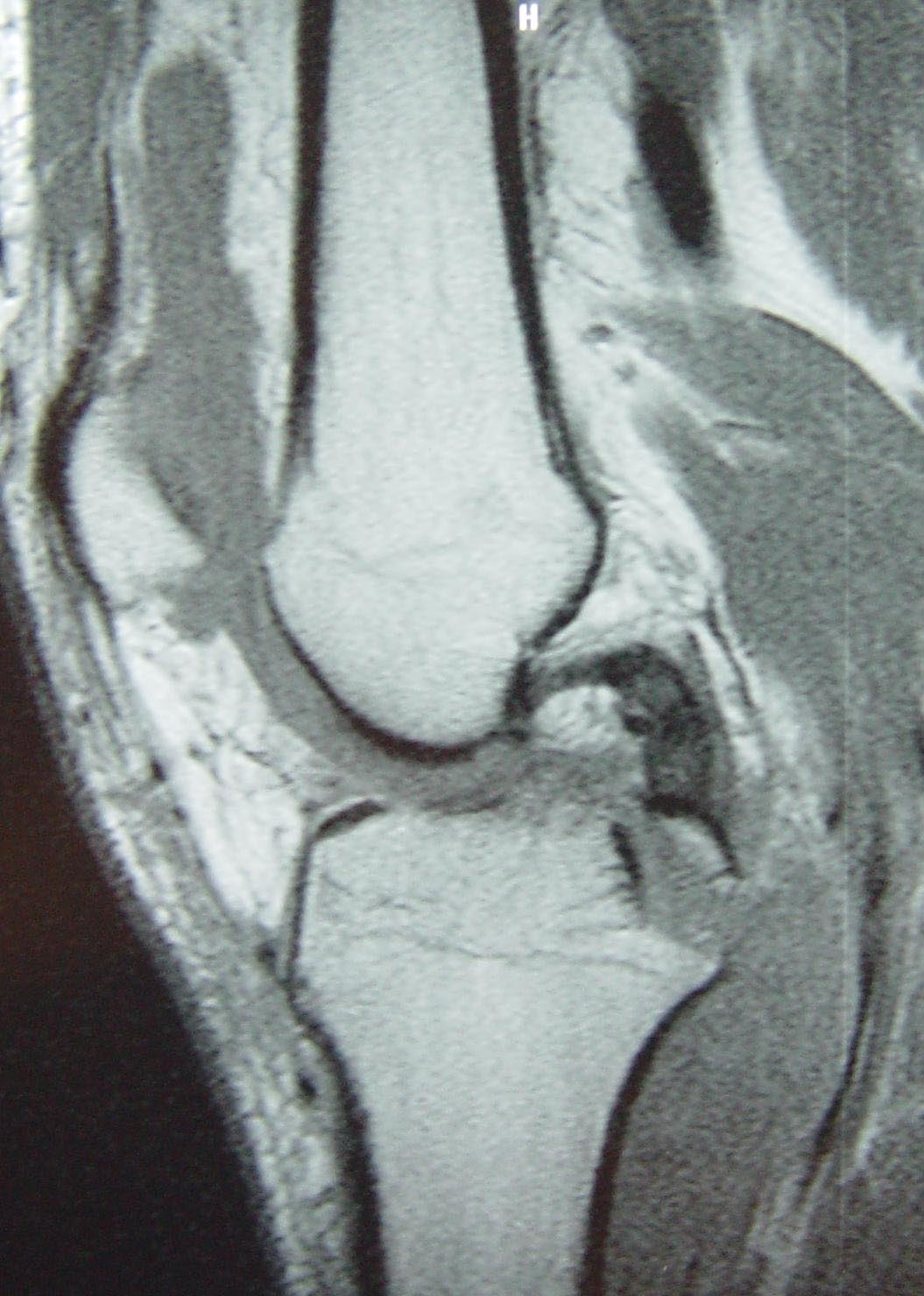
Nas lesões crônicas do LCP podemos fazer as radiografias comparativas da gaveta posterior com estresse, onde podemos mensurar o deslocamento posterior (Fig. 10-A-B) e definir com mais precisão o grau de lesão (I-II-III).
E-F: desinserção do fêmur (“peel off”).
Fonte: Harner e Höher 26: 471-482, 1998
TRATAMENTO
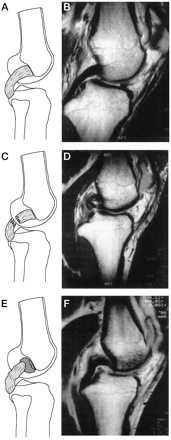
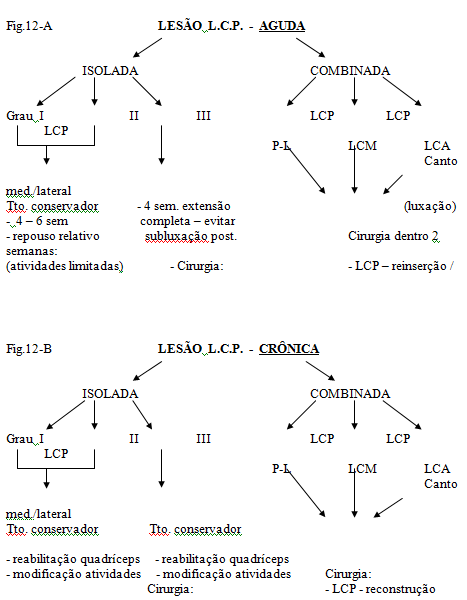
O algoritmo de tratamento segue as orientações dos estudos de Johnson et al(2) e Harner e Höher(21) com adaptações pessoais levando em conta o tempo e a gravidade da lesão (Fig.12-A-B).
As lesões do LCP são divididas em lesões agudas e crônicas segundo o tempo de evolução e em isoladas ou combinadas segundo a gravidade / extensão das lesões.
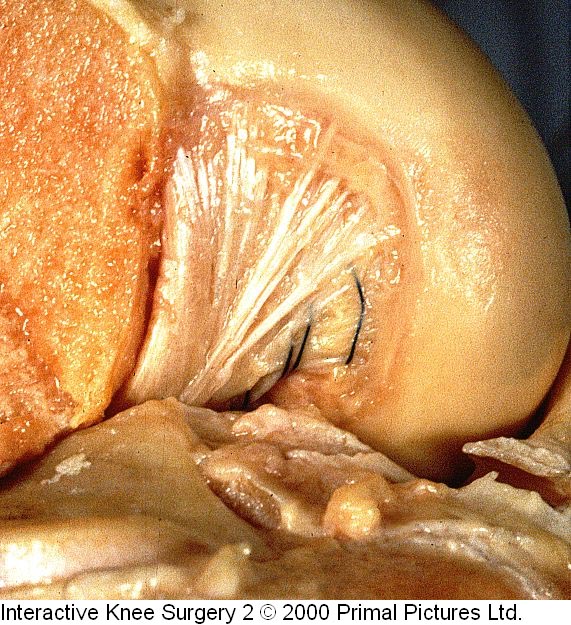
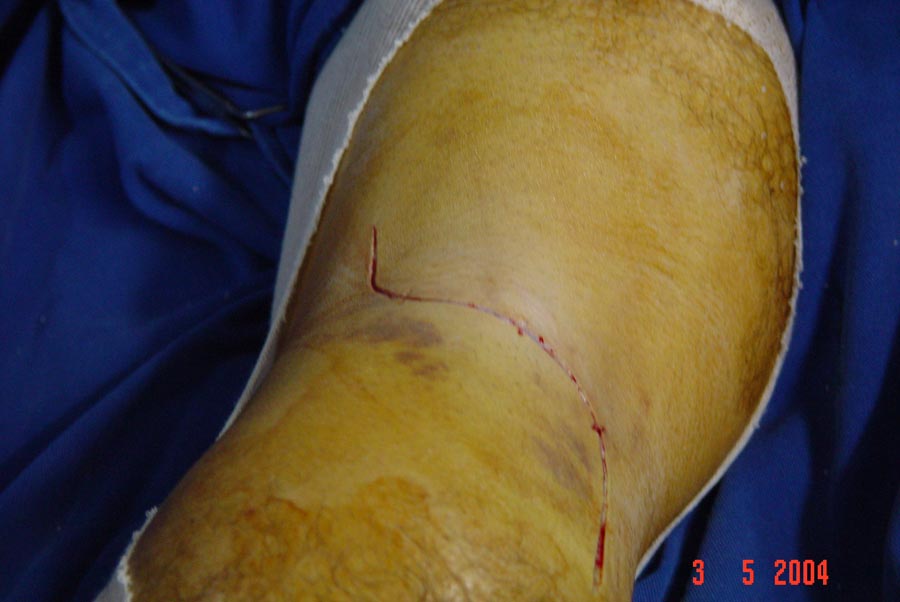
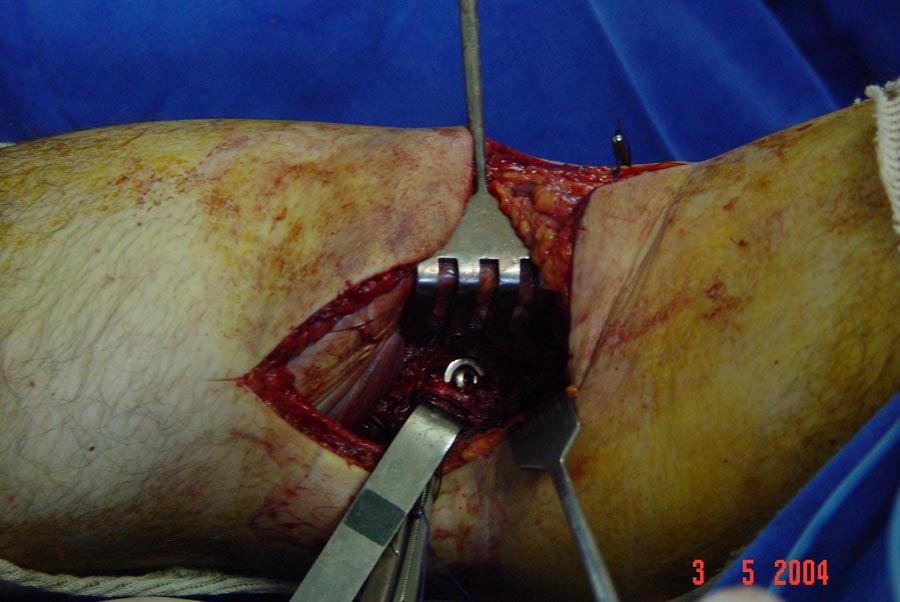
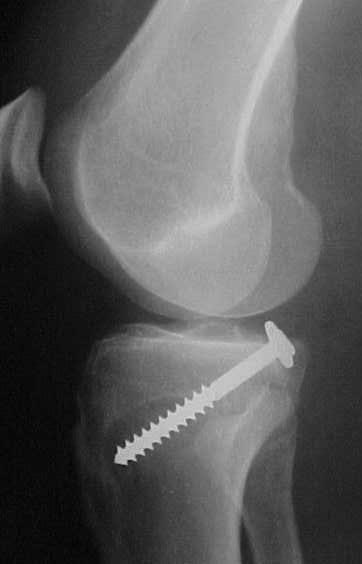
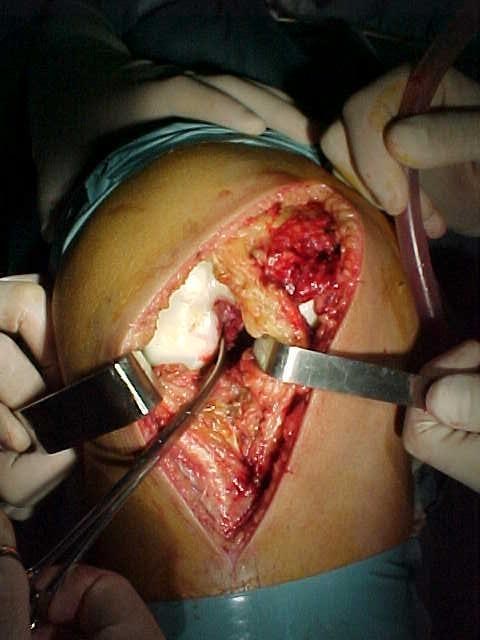
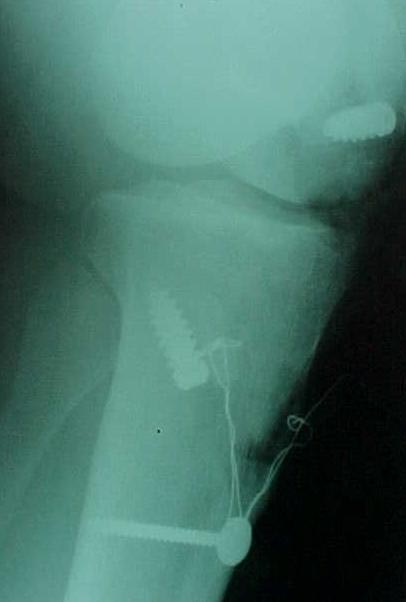
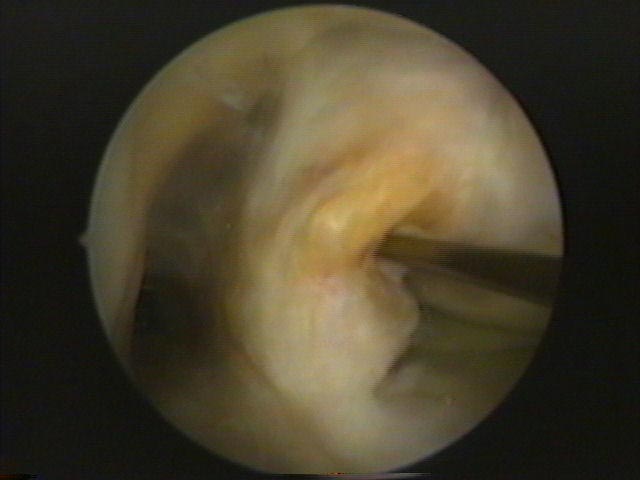
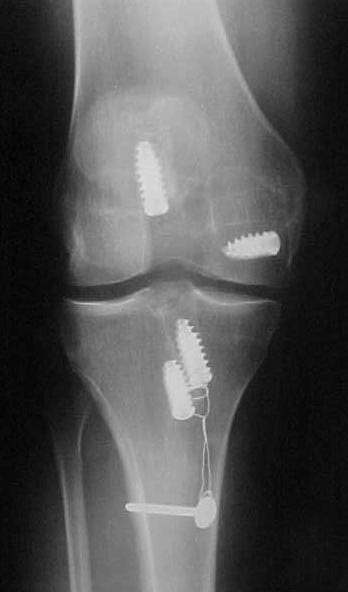
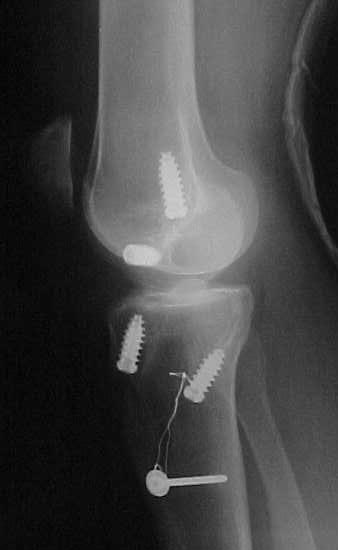
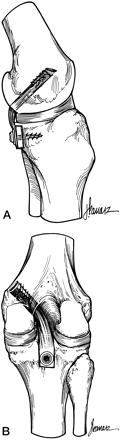
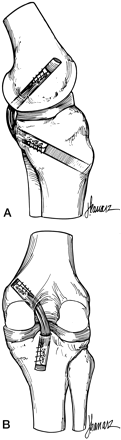
Nas lesões agudas isoladas do LCP inicialmente optamos pelo tratamento conservador com reabilitação por quatro a seis semanas, indicando o repouso relativo da articulação, limitação das atividades diárias e no grau III utilizamos órteses em extensão completa para evitar subluxação tibial posterior. A cirurgia será indicada em atletas jovens e nos casos de desinserção do fêmur ou da tíbia, bem como nas lesões com fragmentos ósseos, onde os resultados são muito satisfatórios com a cirurgia na fase aguda (Fig.13-A-B-C-D-E-F-G).
reinserção canto posteromedial e menisco medial
reinserção canto posteromedial e menisco medial
LCA c/ enxerto tendão patelar homólogo
As lesões crônicas combinadas do LCP devem ser reconstruídas, tanto o LCP como as estruturas periféricas. Quando observamos descompensação em varo do joelho, devemos pensar na necessidade de osteotomia tibial valgizante, pois não existe reconstrução ligamentar posterolateral que resista com o tempo se persistir varismo ao apoio na marcha(27).
As opções de enxertos para reconstrução são várias, dependendo da escolha de cada cirurgião. Na análise da literatura encontramos resultados satisfatórios com enxertos autólogos e / ou homólogos (tendão patelar, tendão quadricipital, tendões flexores do joelho, tendão de Aquiles)(28,29,30,31,32,33,34,35,36,37).
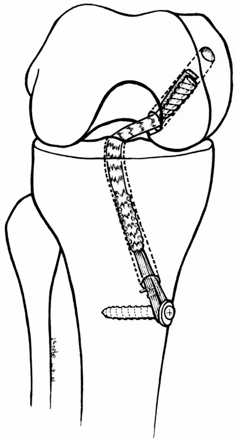
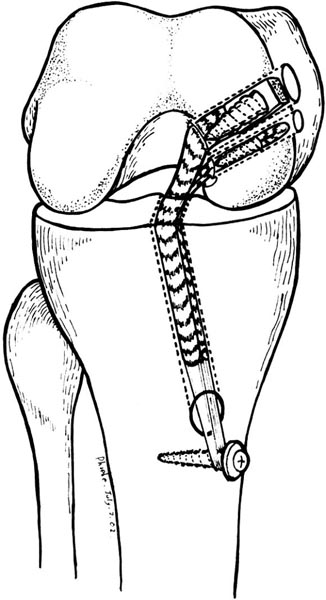
As discussões atuais na reconstrução do LCP estão focadas sobre a fixação transtibial ou fixação posterior tipo “inlay” e a realização de túnel femoral único ou duplo.
Os autores que defendem a fixação posterior tipo “inlay” afirmam que é mais segura, não apresentando o risco da angulação posterior do enxerto na tíbia(1,33,35,41). Aqueles que preferem a fixação no túnel transtibial não vêem problemas na fixação e não têm falha do enxerto com esta técnica(28,29,31,32,34,36,37). Dois estudos(39,40) comparam biomecanicamente as duas técnicas acima (Fig.15-A-B).
B = Fixação transtibial
Fonte: Harner e Höher 26: 471-482, 1998.
Nossa opção de enxerto na reconstrução do LCP é o tendão quadricipital (autólogo ou homólogo) nas lesões isoladas. Utilizamos a técnica transtibial e túnel femoral único. Nas lesões do LCP combinadas com instabilidade posterolateral, nós preferimos os tendões (patelar ou quadricipital) homólogos, pois não teremos a agressão da retirada dos enxertos e uma queda considerável no tempo da cirurgia. Caso o paciente apresente varismo (duplo ou triplo) ao apoio, realizamos sempre e previamente a osteotomia tibial valgizante.
REABILITAÇÃO
A reabilitação das lesões do LCP pode ser dividida em duas sessões: tratamento não operatório e reabilitação após reconstrução do LCP. As diversas fases e formas de tratamento estão bem descritas no capítulo escrito por Edson e Feldman do livro de Fanelly et al(50). As duas formas de tratamento podem ser resumidas desta maneira:
– Tratamento NÃO operatório:
– fase aguda: máxima proteção – 1 semana: órtese / muletas com apoio parcial / controle da dor e derrame articular / início dos exercícios;
– 2 – 3 semanas: órtese / muletas com apoio total / aumento da carga nos exercícios;
– fase intermediária: moderada proteção – 4 a 6 semanas: retirada da órtese / sem muletas / exercícios com resistência progressiva / piscina / treino de propriocepção;
– fase final: mínima proteção – 6 a 12 semanas: programa de corrida / fortalecimento muscular progressivo / exercícios de mudança brusca de direção e pliometria / retorno progressivo aos esportes.
– Reabilitação após reconstrução do LCP:
– fase I – 0 a 4 semanas: – máxima proteção do enxerto / manter tônus do quadríceps / manter mobilidade patelar / manter extensão completa / controle da dor e derrame;
– órtese em extensão / muletas sem apoio / medidas terapêuticas p/ conseguir os objetivos acima;
– fase II – 4 a 12 semanas: – aumentar amplitude de movimento / iniciar apoio progressivo / aumentar força do quadríceps / evitar contração ou encurtamento dos isquiotibiais;
– órtese com mobilização / apoio parcial até apoio total sem muletas com 10 semanas / cadeia cinética aberta e fechada 0-60° sem resistência / bicicleta / propriocepção;
– fase III – 4 a 6 meses: aumentar progressivamente todo o programa da fase II / melhora da condição cardiovascular
– fase IV – 7 a 12 meses: testes específicos de corrida em terreno irregular, em “8”, zig-zag, etc / saltos sobre os dois membros e sobre um membro / chute / mudança brusca de direção / retorno progressivo aos esportes.
COMPLICAÇÕES ASSOCIADAS COM A RECONSTRUÇÃO DO LCP
Falha no diagnóstico de lesões associadas – provavelmente é a principal causa dos resultados insatisfatórios da reconstrução do LCP, pois se todas as estruturas lesadas não foram abordadas com muita certeza teremos maus resultados clínicos.
Neurovasculares – As lesões vasculares e nervosas podem surgir durante ou após as reconstruções. Portanto devemos ter todo cuidado possível com a técnica cirúrgica, utilizando guias apropriados, controle radiográfico na realização do túnel tibial, etc.
Persistência de gaveta posterior residual – Apesar de todos avanços biomecânicos e as técnicas atuais de reconstrução, um número considerável de pacientes ainda apresenta algum grau de frouxidão posterior residual.
Osteonecrose – Na literatura existem relatos de casos de osteonecrose do côndilo femoral nas reconstruções dos ligamentos cruzados, principalmente do LCP. No Congresso da ISAKOS de 2003 e no Congresso da ESSKA de 2004 foram mostrados casos de osteonecrose do côndilo femoral na reconstrução do LCP com duplo túnel. Portanto esta é uma técnica que ainda precisa de confirmação com estudos de longo prazo.
Perda de arco de movimento – Toda reconstrução ligamentar pode apresentar perda de algum grau de movimento, principalmente nas lesões agudas e / ou associadas às lesões de outros ligamentos. Portanto devemos ter muito cuidado nas reconstruções de lesões agudas, técnica cirúrgica apurada e ter ao nosso lado, profissionais de reabilitação capacitados no tratamento das lesões do LCP.
Dor anterior no joelho – Na literatura existem relatos de dor residual após reconstruções ligamentares do joelho, tanto LCA como LCP que varia de 1 a 40%. Credita-se isto principalmente ao uso do enxerto de tendão patelar, sua retirada e agressão ao aparelho extensor. Porém, a mesma literatura relata dor residual tanto com o uso do tendão patelar como com o uso dos tendões flexores. A nossa experiência pessoal com o uso de tendão patelar para reconstrução do LCA com seguimento médio de oito anos, mostra dor residual anterior no joelho em 1,8% dos pacientes. Portanto, do nosso ponto de vista, se realizarmos a cirurgia de maneira adequada, técnica correta na retirada do enxerto, sem agressão ao tendão residual, posicionamento correto dos túneis e reabilitação adequada, o índice de dor anterior residual no joelho é muito pequeno.
Fraturas – Nas reconstruções do LCP podem ocorrer fraturas, principamente na tíbia quando se realiza a reconstrução conjunta do LCP com LCA. Porém são muito raras, devendo-se ter o cuidado na realização dos túneis, bem como na fixação dos enxertos.
PERSPECTIVAS DE PRÁTICA ESPORTIVA
Poucos estudos mostram a avaliação do retorno às atividades esportivas, preocupando-se mais com a frouxidão residual. Shelbourne et al(13) relatam que 50% dos pacientes retornaram ao mesmo nível pré-lesão após o tratamento conservador de lesões isoladas do LCP. Wheatley et al(23) relatam que todos os 13 pacientes (100%) submetidos à reparação artroscópica de avulsões femorais retornaram ao mesmo nível de competição. Stannard et al(1) realizando a reconstrução do LCP com tendão de Aquiles homólogo obtiveram 55% de retorno ao mesmo nível esportivo e Deehan et al(32) utilizando tendões flexores para a reconstrução do LCP, observaram que 63% dos pacientes retornaram às mesmas atividades físicas e esportivas pré-lesão. Chen et at(30) com seguimento mínimo de três anos observaram que 19 pacientes (60% do estudo) retornaram às atividades físicas moderadas ou intensas.
RESUMO
As lesões do LCP ocorrem comumente nas atividades esportivas ou em acidentes automobilísticos. Devemos obter a história e um exame físico cuidadoso para identificar corretamente as lesões do LCP. Alguns autores recomendam o tratamento conservador das lesões agudas isoladas do LCP. Este tratamento envolve algum tipo de imobilização em extensão, seguida de recuperação do arco de movimento e exercícios de fortalecimento muscular com ênfase para a reabilitação do quadríceps.
O tratamento cirúrgico estaria indicado nas lesões agudas grau III dos atletas jovens, avulsões e / ou lesões ósseas e lesões agudas combinadas, pois os resultados são muito superiores com a abordagem cirúrgica. Também têm indicação cirúrgica os pacientes sintomáticos com lesão isolada crônica do LCP e cintilografia óssea positiva (sinal de degeneração articular precoce) e aqueles com lesões crônicas combinadas, principalmente as lesões associadas posterolaterais. Não se deve esquecer da análise da presença ou não de varismo do joelho, que pode indicar a necessidade de osteotomia tibial valgizante associada à reconstrução.
As técnicas de reconstrução mostram resultados semelhantes tanto na reconstrução com túnel transtibial como tibial “inlay”, e também na reconstrução com um ou dois túneis femorais. Os estudos mais recentes mostram vantagens teóricas da reconstrução tibial “inlay” e duplo túnel femoral, porém com resultados ainda muito recentes para uma avaliação mais apurada.
REFERÊNCIAS
- Stannard JP, Riley RS, Sheils TM, McGwin Jr G, Volgas DA. Anatomic reconstruction
of the posterior cruciate ligament after multiligament knee injuries. Am J Sports Med 31:
196-202, 2003.
- Johnson DH, Fanelli GC, Miller MD. PCL 2002: Indications, Double-Bundle versus
Inlay Technique and Revision Surgery. Arthroscopy 18: 40-52, 2002.
- Van Dommelen BA, Fowler PJ. Anantomy of the posterior cruciate ligament. Am J
Sports Med 17: 24-29, 1989.
- Girgis FG, Marshall JL, Al Monajem ARS. The cruciate ligaments of the knne joint:
anatomical, functional and experimental analysis. Clin Orthop 106: 216-231, 1975.
- Harner CD, Xerogeanes JW, Livesay GA, et al. The human posterior cruciate ligament
complex: an interdisciplinary study. Ligament morphology and biomechamnical
evaluation. Am J Sports Med 23: 736-745, 1995.
- Fanelli GC, Gianotti BF, Edson CJ. The posterior cruciate ligament artroscopic
evaluation and treatment. Arthroscopy 10: 673-688, 1994.
- Morgan CD, Kalman VR, Grawl DM. The anatomic origin of the posterior cruciate
ligament: where is it? Reference landmarks for PCL reconstruction. Arthroscopy 13: 325-331, 1997.
- Butler DL, Noyes FR, Grood ES. Ligamentous restraints to anterior-posterior drawer in
the human knee. A biomechanical study. J Bone Joint Surg 62A: 259-270, 1980.
- Gollehon DL, Torzilli PA, Warren RF. The role of the posterolateral and cruciate
ligaments in the stability of the human knee. A biomechanical study. J Bone Joint Surg 69A: 233-242, 1987.
10.Grood ES, Stowers SF, Noyes FR. Limits of movement in the human knee. Effect of
sectioning the posterior cruciate ligament and posterolateral structures. J Bone Joint Surg 70A: 88-97, 1988.
11.Veltri DM, Deng X-H, Torzilli PA, et al. The role of the cruciate and posterolateral
ligaments in stability of the knee. A biomechanical study. Am J Sports Med 23: 436-
443, 1995.
12.Baker CL Jr, Norwood LA, Hughston JC. Acute combined posterior cruciate and
posterolateral instability of the knee. Am J Sports Med 12: 204-208, 1984.
13.Shelbourne KD, Davis TJ, Patel DV. The natural history of acute, isolated,
nonoperatively treated posterior cruciate ligament injuries. Am J Sports Med 27: 276-283, 1999.
14.Dejour H, Walch G, Peyrot J, Eberhard P. Histoire naturelle de la rupture du ligament
croise posterieur. Rev Chir Orthop Reparatrice Appar Mot 74: 35-43, 1988.
15.Mariani PP.Gregory C. Fanelli (ed): Posterior cruciate ligament injuries. A practical
guide to management. Knee Surg Sports Traumatol Arthrosc 10: 327-328, 2002.
16.Delee JC, Riley MB, Rockwood CA Jr. Acute posterolateral rotatory instability of the
knee. Am J Sports Med 11: 199-207, 1983.
17.Jakob RP, Edwards JC. Posterior cruciate ligament reconstruction: anterior-posterior
two stage technique. Sports med Arthrosc Rev 2: 137-145, 1994.
18.Hugston JC, Andrews JR, Cross MJ, Moschi A. Acute tears of the posterior cruciate
ligament. Results of operative treatment. J Bone Joint Surg 62A: 438-450, 1980.
19.Washer DC, Dvirnak PC, DeCoster TA. Knee dislocation: initial assessment and
implications for treatment. J Orthop Trauma 11: 525-529, 1997.
20.Stannard JP, Sheils TM, Lopez-Ben RR, McGwin G Jr, Robinson JT, Volgas DA.
Vascular injuries in knee dislocations: the role of physical examination in determining
the need for arteriography. J Bone Joint Surg 86A: 910-915, 2004.
21.Harner CD, Höher J. Evaluation an treatment of posterior cruciate ligament injuries. Am
J Sports Med 26: 471-482, 1998.
22.Deehan DJ, Pinczewski LA. Arthroscopic reattachment of an avulsion fracture of the
tibial insertion of posterior cruciate ligament. Arthroscopy 17: 422-425, 2001.
23.Wheatley WB, Martinez AE, Sacks T, et al. Artroscopic posterior cruciate ligament
repair. Arthroscopy 18: 695-702, 2002.
24.Shino K, Nakata K, Mae T, Yamada Y, Shiozaki Y, Toritsuka Y. Arthroscopic fixation
of tibial bony avulsion of the posterior cruciate ligament. Arthroscopy 19: E12, 2003.
25.Veselko M, Saciri V. Posterior approach for arthroscopy reduction and antegrade
fixation of avulsion fracture of the posterior cruciate ligament from the tibia with
cannulated screw an washer. Arthroscopy 19: 916-921, 2003.
26.MacLean CL, Taunton JE, Clement DB, Regan W. Eccentric and concentric isokinetic
moment characteristics in the quadriceps and hamstrings of the chronic isolated
posterior ligament injuried knee. Br J Sports Med 33: 405-408, 1999.
27.Amendola A. The role of osteotomy in the multiple ligament injured knee. Arthroscopy
19 (sup.n.10): 11-13, 2003.
28.Ohkoshi Y, Nagasaki S, Yamamoto K, et al. Description of a new endoscopic posterior
cruciate ligament reconstruction and comparison with a 2-incision technique.
Arthroscopy 19: 825-832, 2003.
29.Chen C-H, Chen W-J, Shih C-H. Double-bundle posterior cruciate ligament
reconstruction with quadriceps and semitendinosus tendon grafts. Arthroscopy 19: 1023-
1026, 2003.
30.Chen C-H, Chen W-J, Shih C-H, Chou S-W. Arthroscopic posterior cruciate ligament
reconstruction with quadriceps tendon autograft. Am J Sports Med 32: 361-368, 2004.
31.Richards RS, Moorman III CT. Use of quadriceps tendon for double-bundle posterior
cruciate ligament reconstruction. Arthroscopy 19: 906-915, 2003.
32.Deehan DJ, Salmon LJ, Russell VJ, Pinczewski LA. Endoscopic single-bundle posterior
cruciate ligament reconstruction: results at minimum 2-year follow-up. Arthroscopy 19:
955-962, 2003.
33.Chuang T-Y, Ho W-P, Chen C-H, Liao Y-S, Chen W-J. Double-bundle posterior
cruciate ligament reconstruction using inlay technique with quadriceps tendon-bone
autograft. Arthroscopy 20: 23-28, 2004.
34.Christel P, Djian P, Branfaux M. Two-year results of surgical treatment of chronic
posterior laxity: 48 knees. J Bone Joint Surg 86B: 46-47, 2004.
35.Cooper DE, Stewart D. Posterior cruciate ligament reconstruction using single-bundle
patela tendon graft with tibial inlay fixation. Am J Sports Med 32: 346-360, 2004.
36.Markolf K, Davies M, Zoric B, McAllister D. Effects of bone block position and
orientation within the tibial tunnel for posterior cruciate ligament graft reconstructions.
Am J Sports Med 31: 673-679, 2003.
37.Fanelli GC. Arthroscopic PCL reconstruction – transtibial tunnel technique: surgical
technique and 2 to 10 year results. In: Instructional Course 202 – PCL 2002: Indications,
double-bundle versus inlay technique and revision surgery. Arthroscopy 18 (n.9-suppl
2): 40-52, 2002.
38.Kokron AEV. Avaliação biomecânica na estabilidade na reconstrução isolada do LCP
com um e dois feixes de enxerto. Tese de doutoramento apresentada à Faculdade de
Medicina da USP, p.123-126, 2000.
39.Bergfeld JA, McAllister DR, Parker RD, Valdevit ADC, Kambic HE. A biomechanical
comparison of posterior cruciate ligament reconstruction techniques. Am J Sports Med
29: 129-136, 2001.
40.Margheritini F, Mauro CS, Rihn JA, Stabile KJ, Woo S L-Y, Harner CD. Biomechanical
comparison of tibial inlay versus transtibial techniques for posterior cruciate ligament
reconstruction. Am J Sports Med 32: 587-593, 2004.
41.Miller MD. PCL reconstruction: tibial inlay technique. In: Instructional Course 202 –
PCL 2002: Indications, double-bundle versus inlay technique and revision surgery.
Arthroscopy 18 (n.9-suppl 2): 40-52, 2002.
42.Harner CD, Janaushek MA, Kanamori A, Yagi M, Vogrin TM, Woo S L-Y.
Biomechanical analysis of a double-bundle posterior cruciate ligament reconstruction.
Am J Sports Med 28: 144-151, 2000.
43.Faustino CAC. Reconstrução do ligamento cruzado posterior com os enxertos dos
tendões dos músculos flexores do joelho. Acta Ortop Bras 11: 95-101, 2003.
44.Alan Barber F, Fanelli GC, Matthews LS, Pak SS, Woods GW. The treatment of
complete posterior cruciate ligament tears. Arthroscopy 16: 725-731, 2000.
45.Harner CD, Fu FH, Irrgang JJ, Vogrin TM. Anterior and posterior cruciate ligament
reconstruction in the new millennium: a global perspective. Knee Surg Sports Traumatol
Arthrosc 9: 330-336, 2001.
46.Cosgarea AJ, Jay PR. Posterior cruciate ligament injuries: evaluation and management. J
Am Acad Orthop Surg 9: 297-307, 2001.
47.Christel P. Basic principles for surgical reconstruction of the PCL in chronic posterior
knee instability. Knee Surg Sports Traumatol Arthrosc 11: 289-296, 2003.
48.Bennett CH, Herbst K. Review of emerging surgical techniques for posterior cruciate
ligament reconstruction. Curr Opin Orthop 15: 75-78, 2004.
49.Dowd GSE. Reconstruction of the posterior cruciate ligament: indications and results. J
Bone Joint Surg 86B: 480-491, 2004.
50.Edson CJ, Feldmann. “Rehabilitation of posterior cruciate ligament injuries”. In:
Posterior cruciate ligament injuries. New York, Springer-Verlag, 266-289, 2001.