ARTROPLASTIA TOTAL DO JOELHO – Avaliação a médio prazo: dois a dez anos
AUTORES: Rogério Fuchs1, Flávio Mattuella2, Luciano T. Rabello3
* Trabalho realizado pelo Serviço de Ortopedia do Hospital Novo Mundo (HNM) Curitiba-Pr.
-
Médico Ortopedista e Traumatologista do HNM
-
Médico Ortopedista e Traumatologista, Chefe da Residência Médica do HNM
-
Médico Residente R3 do HNM
RESUMO
Nosso estudo analisa retrospectivamente 75 pacientes submetidos à artroplastia total de joelho(ATJ) no período compreendido entre 1987 e 1997, seguindo-se os conceitos de Freeman, Insall, Whiteside, Ritter, Hungerford, Rand e outros. O objetivo deste estudo é avaliar os pacientes operados no Hospital Novo Mundo com seguimento mínimo de 24 meses e comparar os resultados obtidos com a literatura, com ênfase quanto à soltura dos componentes e/ou possíveis complicações. Obtivemos avaliação atual de 51 pacientes, pois 24 foram excluídos (sete foram a óbito, 14 não foram encontrados e três apresentaram complicações antes dos 24 meses de pós-operatório). Realizamos 65 ATJ nestes 51 pacientes (14 bilaterais), sendo predominante o diagnóstico de artrose em 81,5% dos casos. A idade variou de 30 a 82 anos (média de 64,4 anos), com maioria do sexo feminino (84,3%). O ligamento cruzado posterior (LCP) foi preservado em 60 joelhos e ressecado em cinco. Quanto à fixação dos componentes, em 48 joelhos utilizamos próteses híbridas (fêmur sem cimento) e próteses cimentadas nos outros 17 joelhos.. O tempo de seguimento médio foi de 57 meses (24 a 137 meses). Usamos para avaliação os critérios do Hospital for Special Surgery (HSS) e os resultados encontrados no nosso estudo apresentaram média de 49,3 pontos no pré-operatório e 92,2 pontos no pós-operatório(PO), com 92,3% de excelentes e bons resultados. Utilizamos os critérios da Knee Society Total Knee Arthroplasty Roentgenographic Evaluation and Scoring System para avaliação radiográfica e obtivemos 90,0% dos joelhos com linhas radioluscentes não significativas, 8,3% moderadas com possível progressão e 1,7% com soltura presente ou provável. Analisamos as complicações incluindo todos os 75 pacientes e encontramos cinco com complicações imediatas e seis com complicações tardias. Avaliando os resultados a médio prazo do nosso estudo, podemos concluir que a ATJ fornece aos pacientes resultados muito satisfatórios, com grande melhora na qualidade de vida. O uso de próteses híbridas não mostrou maiores índices de soltura dos componentes. Com o aprimoramento dos materiais (instrumental / implantes) e técnica mais apurada, podemos comprovar pela literatura resultados excelentes nos seguimentos a longo prazo (10 a 15 anos).
Unitermos – artroplastia do joelho; prótese; gonartrose
ABSTRACTS
Total Knee Arthroplasty = Midterm followup = two to ten years.
From 1987 to 1997, 75 patients were submitted to Total Knee Arthroplasty (TKA) being followed to the concepts of Freeman, Insall, Whiteside, Ritter, Hungerford, Rand and others.This study represents a retrospective analysis of the patients operated in our service with minimum followup of 24 months, evaluation and discussion of the results compared to the literature, with emphasis at the failure of the components and/or complications. At the final evaluation we reviewed 51 patients that have received 65 TKA. Out of them osteoarthritis was the predominant diagnosis (81,5%). The age of the patients varied from 30 to 82 years (average = 64,4 years), most of them were female (84,3%). The posterior cruciate ligament (PCL) was preserved in 60 knees, resected in five (only one was substituted). For fixation, in 48 knees we used hybrid prosthesis (femoral component without cement) and in 17 we cemented all components. The average length of followup was 57 months (24 to 137 months). For evaluation, we used the Hospital for Special Surgery (HSS) scores , that improved from an average of 49,3 points preoperatively to 92,2 points at latest followup, with 92,3% of excellent and good results. For roentgenographic evaluation we used the criteria of Knee Society Total Knee Arthroplasty Roentgenographic Evaluation and Scoring System, where in 90,0% of the patients the radiolucent lines were not significants and nonprogressives, in 8,3% moderate with possible progression and in 1,7% with failure present or probable. Reviewing the data of all the 75 patients, five had immediate complications and six had late complications. With midterm followup of our study, we have concluded that TKA supplied the patients with very satisfactory results, with a great improvement in life quality. Nowadays, with the improvement of the materials (instrumentals / implants) and with more select technique, we can prove by several reviews excellent results at long-term followup (10 to 15 years).
Key words – Total Knee Arthroplasty; Prosthesis; Osteoarthritis.
INTRODUÇÃO
As artroplastias totais do joelho (ATJ) evoluíram muito desde o ínicio dos anos 70 com melhora na qualidade dos implantes e dos instrumentais. Com as publicações de Freeman(16), Insall(22,23,24,25), Hungerford(20,21), Whiteside(48), Ritter(42,43), Rand(39,40) e outros autores podemos observar a evolução nos métodos de fixação, desenhos dos implantes, espessura mínima do polietileno do componente tibial, uso de polietileno total na patela (sem metal-back), guias intramedulares com cortes mais precisos, enfim técnicas mais adequadas levando a resultados muito satisfatórios nas avaliações a longo prazo.
O ligamento cruzado posterior (LCP) continua causando controvérsias nas ATJ, quanto à sua preservação(1,2,28,35,39,43) ou substituição(12,25,46) em relação ao desgaste do polietileno, grau de satisfação dos pacientes, maior facilidade para subir-descer escadas, melhora do arco de movimento, instabilidade posterior progressiva(14). Esta discussão ainda está longe de estar definida (se é que existe uma definição).
A utilização de metal-back no componente tibial é mais aceita nos dias de hoje porque permite melhor transmissão de carga na interface osso-implante(3,4), porém praticamente foi abandonado o uso do metal-back na patela pelo grande número de complicações(5,34) relativas ao seu uso.
Quanto ao uso de cimento ou não na fixação dos componentes, podemos observar que na literatura existem autores(7,30,31,33,51) que usam as próteses híbridas (fêmur sem cimento) mostrando resultados muito satisfatórios e outros(9) que relatam piores resultados, indicando que a técnica de não cimentação do fêmur deve ser abandonada.
O objetivo do presente estudo é analisar retrospectivamente os pacientes operados no nosso serviço com seguimento mínimo de 24 meses, avaliar e discutir os resultados obtidos comparando-os com a literatura, com ênfase quanto à soltura dos componentes e/ou possíveis complicações.
MATERIAIS E MÉTODOS
Setenta e cinco pacientes foram submetidos à artroplastia total do joelho (ATJ) no HNM pelo primeiro autor (RF – 95% dos casos) no período compreendido entre 1987 e 1997, sendo que 24 pacientes foram excluídos da avaliação atual pois sete foram a óbito (um paciente no pós-operatório imediato por tromboembolismo pulmonar e os outros seis por outras causas – cardíacas, pulmonares, neurológicas), 14 não foram encontrados (tentativa de contato via carta, telefone, etc, ou mesmo falha no sistema de cadastro dos dados pessoais dos pacientes) e três tiveram complicações antes dos 24 meses de pós-operatório, evoluindo para artrodese do joelho.
Realizamos 65 ATJ (14 bilaterais) nos 51 pacientes avaliados. Os pacientes com ATJ bilaterais foram operados sempre em dois tempos, com intervalo mínimo de três meses.
A idade variou de 30 a 82 anos com média de 64,4 anos. Quarenta e três (84,3%) eram pacientes do sexo feminino e oito (15,7%) do sexo masculino. O lado direito estava comprometido em 34 joelhos e o esquerdo em 31 joelhos.
O diagnóstico de artrose foi o mais comum, em 53 joelhos (81,5%), artrite reumatóide (AR) em seis, sequela de fratura em três, displasia epifisária múltipla em dois e osteonecrose em um paciente.
A deformidade em varo estava presente em 79,6% dos joelhos no exame inicial e em valgo nos outros 20,4%.
Quanto à deformidade em flexão, no exame inicial 36 joelhos não tinham nenhuma atitude em flexão, 18 entre 5° e 10°, nove entre 10° e 20° e dois com atitude em flexão acima de 21°.
A amplitude de movimento (ADM) no pré-operatório era em média de 102,2°, variando de 40 a 140 graus.
Todos os pacientes foram operados com garrote pneumático, via de acesso anterior e artrotomia parapatelar mediana.
Quanto ao material utilizado, 43 joelhos foram operados com próteses Modular/Duracon (Howmedica), nove com próteses AGC (Biomet), oito com próteses OrtholocII/Whiteside (DowCorning), quatro com próteses Freeman-Samuelson (Protek) e um com prótese Search (Aesculap).
Utilizamos próteses híbridas (fêmur sem cimento) em 48 joelhos e próteses com cimentação de todos os componentes nos outros 17 joelhos.
O ligamento cruzado posterior (LCP) foi preservado em 60 joelhos e ressecado em cinco (somente num joelho usamos prótese de substituição do LCP).
A prevenção do tromboembolismo foi feita através de medidas gerais (enfaixamento compressivo, elevação dos membros inferiores, apoio parcial no segundo dia de pós-operatório e fisioterapia precoce) e nos últimos 5 anos acrescentamos a heparina de baixo peso molecular durante 15 dias (cinco dias de internação e 10 dias em casa).
O tempo de seguimento variou de 24 a 137 meses, com média de 57 meses. Utilizamos os critérios do Hospital for Special Surgery (HSS)(26) com pontuação máxima de 100 na avaliação inicial e final, para análise clínica e condições físicas do paciente.
A avaliação radiográfica foi completa em 60 joelhos, segundo os critérios da Knee Society Total Knee Arthroplasty Roentgenographic Evaluation and Scoring System(15) onde são mensuradas as linhas radioluscentes dos três componentes, somando-se o total entre elas.
Utilizamos os critérios de Ritter et al(44) na avaliação final para análise do eixo anatômico dos joelhos operados, onde eixo normal apresenta de 5° a 8° de valgo, eixo valgo acima de 9° e eixo varo com qualquer grau de varo até 4° de valgo.
As análises paramétricas foram feitas através dos testes de ANOVA e t-Student. As análises não-paramétricas foram feitas através dos testes do Qui-quadrado e teste exato de Fischer. O valor de alfa (erro tipo I) foi fixado em 5%.
RESULTADOS
Avaliando os 65 joelhos operados com seguimento médio de cinco anos, segundo os índices do HSS(26), observamos que os resultados não apresentaram diferenças significativas (p > 0,05) quanto ao sexo, lado acometido, diagnóstico, varismo ou valgismo pré-operatórios, método de fixação (cimentação) e tipo de prótese; porém obtivemos acentuada melhora na avaliação global, segundo índices do HSS(26), pois no pré-operatório a média que era de 49,3 pontos (17-78) elevou-se para 92,2 pontos (52-100) na avaliação atual (p < 0,01), com 92,3% (60 joelhos) de excelentes e bons resultados e 7,7% (cinco joelhos) de resultados regulares e ruins (gráfico 1).
Analisando os cinco joelhos com resultados regulares e maus, segundo os índices do HSS(26) , observamos o seguinte:
- Desgaste do componente patelar numa paciente obesa com 109 meses de pós-operatório, apresentando dor e limitação das atividades da vida diária (AVD). Tem indicação de revisão ainda não realizada;
- Paciente portadora de AR grave e deformidade dos membros superiores e inferiores com 137 meses pós-operatório, apresentando acentuada limitação de AVD e usando cadeira de rodas para locomoção;
- Eixo anatômico final da prótese de 16° de valgo num paciente com 40 meses de pós-operatório, apresentando dor, limitação da ADM (0-90°) e de AVD;
- Fratura de patela durante queda ao solo numa paciente obesa com 17 meses de pós-operatório e eixo anatômico da prótese de 13° de valgo. O componente patelar foi revisado e após 9 meses a paciente apresentou refratura da patela por provável necrose avascular. A paciente não aceita nova cirurgia;
- Soltura de todos os componentes da prótese numa paciente portadora de AR com 108 meses de pós-operatório, instabilidade e desgaste do polietileno tibial, submetida à cirurgia de revisão posteriormente.
Quanto ao método de fixação (gráfico 2), segundo os índices do HSS(26), obtivemos resultados excelentes e bons em 93,7% dos joelhos nas próteses híbridas e 88,2% nas próteses cimentadas (p = 0,59). Vale aqui ressaltar que os resultados regulares e maus não foram causados pelo tipo de fixação, como foi relatado anteriormente.
Comparamos também as próteses utilizadas (tabela 1), segundo os índices do HSS(26), dividindo-as em dois grupos (Modular/Duracon e outras) e encontramos resultados semelhantes na avaliação atual, OR = 3,24 (0,39;31,23).
Analisando o LCP, obtivemos 95% (57 joelhos) de resultados satisfatórios nos índices do HSS com sua preservação, 50% (dois joelhos) com ressecção e 100% (um joelho) com substituição do LCP. Nossa amostra de ressecção do LCP é muito pequena para tirarmos conclusões.
Os pacientes apresentaram melhora importante da ADM na avaliação final em comparação com o pré-operatório (p < 0,01), com média de 117,1° (70° – 140°).
Dois joelhos apresentavam atitude em flexão residual entre 5° e 10° na avaliação final.
Obtivemos avaliação radiográfica completa e adequada em 60 joelhos, onde em relação à presença ou não de linhas radioluscentes(15), observamos 54 joelhos (90,0%) com graduação não significativa (0-4 mm), cinco (8,3%) com graduação moderada e possível progressão (5-9 mm) e um joelho (1,7%) com soltura presente ou provável (acima de 10 mm). Avaliando os seis joelhos com soltura presente ou possível, observamos: um está sem progressão (72 meses de pós-operatório), três estão em observação mais freqüente (25, 61, 100 meses de pós-operatório) e os dois restantes (89 e 108 meses de pós-operatório) apresentavam soltura em progressão ou presente (um com indicação de cirurgia de revisão e outro já revisado). Estes dados nos mostram 96,7% (58 joelhos) de resultados satisfatórios quanto à presença ou não de soltura dos componentes até o presente momento (cinco anos de seguimento médio).
Segundo os critérios de Ritter et al(44), na avaliação final obtivemos 27 joelhos com eixo anatômico em varo (45%), eixo normal em 15 joelhos e eixo em valgo em 18 joelhos (55% de eixo normal e valgo). Observamos que o eixo final era de 13° e 16° de valgo em dois pacientes com resultados insatisfatórios segundo os índices do HSS(26).
A tabela 3 mostra a relação do eixo anatômico do joelho com a presença ou não de linhas radioluscentes. Evidenciamos maior possibilidade de soltura nos joelhos mal alinhados, porém sem diferença significativa (p = 0,318).
Analisamos todos os 75 pacientes operados para avaliar tanto as complicações imediatas como as tardias (tabela 4) que estiveram presentes em cinco e seis pacientes respectivamente.
DISCUSSÃO
Analisando os estudos encontrados na literatura, podemos observar resultados muito satisfatórios nas ATJ em pacientes com artrose, AR, osteonecrose ou outras patologias. Com poucas exceções, as próteses denominadas total condylar têm a mesma conformidade ou desenho do componente tibial e femoral, variando apenas quanto ao LCP, na sua preservação, ressecção ou substituição (estabilização posterior).
Ranawat et al(38) utilizando próteses com ressecção do LCP relatam cinco revisões em 112 ATJ, com 94,6% de sobrevida clínica das ATJ com 15 anos de seguimento. Não podemos usar nossos resultados de próteses com ressecção do LCP para comparação pois nossa amostra é muito pequena (quatro joelhos).
As próteses com substituição do LCP também fornecem resultados excelentes segundo estudos de diversos autores(25,27,46,47) e mais uma vez não comparamos com nosso estudo, pois somente num paciente utilizamos prótese com estabilização posterior.
Avaliando somente as próteses com preservação do LCP que foram usadas na grande maioria das nossas cirurgias (60 joelhos) obtivemos, segundo os índices de avaliação do HSS(26), 95% (57 joelhos) de bons e excelentes resultados com cinco anos de seguimento médio.
Se avaliarmos em relação à presença ou não de linhas radioluscentes(15), obtivemos 96,7% (58 joelhos) de resultados satisfatórios nos nosso estudo. Dados estes que são comparáveis aos obtidos por Scott et al(28). Cobb et al(11) apresentam 97,4% de sucessos em nove anos de seguimento médio, Malkani et al(35) com 96% em 10 anos, Ritter et al(43) com 96,8% em 12 anos e Camanho et al(8) utilizando escore da International Knee Society obtiveram 85% de bons resultados, com seguimento de dois a seis anos.
Quando comparamos o tempo de seguimento dos pacientes do nosso estudo em relação aos índices do HSS(26) (tabela 2), observamos queda nos valores das avaliações acima de 73 meses, porém não significativas (p = 0,15).
Os dados acima nos mostram que tanto próteses com preservação quanto as com ressecção ou substituição do LCP podem fornecer resultados altamente satisfatórios. Uma vantagem potencial em preservar o LCP seria a manutenção do nível da articulação entre o fêmur e a tíbia, que resultaria num melhor funcionamento do joelho com menor estresse na articulação patelo-femoral, diminuindo as possíveis complicações(35,50).
Os laboratórios de análise da marcha(29) mostraram melhores resultados com a preservação do LCP. Diferenças funcionais existem com a preservação do LCP tais como mais segurança ao subir-descer escadas, maior estabilidade e maior ADM(1). Pinto et al(37) relatam melhor retorno da propriocepção nos pacientes submetidos a ATJ com preservação do LCP.
Dejour et al(14), com seguimento médio de quatro anos, comparam dois grupos de pacientes com próteses que substituem e próteses que preservam o LCP, encontrando menores índices de resultados satisfatórios quando o LCP é preservado, pois o LCP distende-se progressivamente levando a maior desgaste do polietileno do componente tibial, embora no nosso estudo isto não tenha ocorrido.
Nossos pacientes com ATJ bilaterais sempre foram operados em dois tempos, pois acreditamos haver menor sangramento durante e após a cirurgia e menores índices de complicações tromboembólicas. Estes dados são corroborados pelo estudo de Hass et al(19). Ritter et al(45) e Lane et al(32) mostram que a única vantagem da realização de ATJ simultâneas é um custo menor, pois há um número significantemente maior de complicações clínicas, cardiopulmonares e vasculares quando realizamos ATJ bilaterais no mesmo ato cirúrgico.
Os resultados insatisfatórios no nosso estudo (cinco joelhos) foram em pacientes obesas, valgo exagerado do eixo anatômico final do joelho ou pacientes com AR. Estes fatores são considerados como predisponentes a possíveis complicações. Ranawat et al(38), Winiarsky et al(49) e Griffin et al(18) mostram que a obesidade levou a escores mais baixos segundo os índices do HSS(26). Quando temos um joelho com eixo anatômico em valgo exagerado, observamos maior tendência de soltura dos componentes, bem como alterações patelares, levando a piores resultados(44). A artrite reumatóide geralmente acomete várias articulações levando à pior qualidade de vida e o uso prolongado de corticoesteróides causa maiores índices de complicações(17).
Preferencialmente utilizamos as próteses híbridas (fêmur sem cimentação), pois acreditamos que a soltura é muita rara no fêmur. Estes dados são confirmados por vários autores(7,30,31,33,51), porém Campbell et al(9) relatam solturas mais freqüentes do componente femoral no seu estudo concluindo que a não cimentação do fêmur deve ser abandonada.
O ganho médio de ADM de nosso estudo foi satisfatório (p < 0,01) e semelhante aos dados encontrados na literatura(9,14,35,38).
Procuramos deixar o paciente no pós-operatório com extensão completa do joelho para evitarmos as atitudes viciosas em flexão, que estiveram presentes em dois pacientes no nosso estudo, entre 5° e 10°.
As linhas radioluscentes podem estar presentes já nos primeiros anos de pós-operatório, quando devemos seguir o paciente com maior freqüência para observarmos a possível progressão ou mesmo soltura dos componentes. No nosso estudo, seis pacientes (10%) apresentaram linhas radioluscentes presentes, sendo que somente em dois eram progressivas ou com soltura evidente (um paciente submetido à cirurgia de revisão e outro com indicação de revisão). Nestes seis pacientes, as alterações estavam presentes somente na tíbia em cinco e em todos os componentes no outro paciente (já revisado). Este dado nos mostra que dificilmente temos problemas de soltura do componente femoral, mesmo sem cimentação.
Temos que ser cautelosos na análise dos nossos resultados (cinco anos de seguimento médio), pois com o passar do tempo estes números podem mudar, com maior percentagem de soltura dos componentes conforme nos mostram os estudos de Ritter et al(43), Ranawat et al(38), Rand et al(39) e Insall et al(25). Outro dado que deve ser levado em conta é o tipo de equipamento para tomada das radiografias, pois segundo alguns autores(9,15) somente com radioscopia podemos realmente detectar a presença ou não de linhas radioluscentes. No presente estudo não utilizamos radioscopia, não disponível no nosso serviço.
Utilizamos o eixo anatômico do joelho como referência na avaliação radiográfica, pois não dispomos de filmes panorâmicos para análise do eixo mecânico. Nossa avaliação final mostra 55% dos joelhos com eixos considerados normais ou valgos. Segundo Ritter et al(44), devemos alinhar os joelhos com eixo anatômico normal (5° a 8° de valgo) ou com pouco mais de valgo, para conseguirmos os melhores resultados. Dados estes que estiveram presentes no nosso estudo, pois dois pacientes com resultados insatisfatórios segundo índices do HSS, apresentavam angulação final de 13° e 16° de valgo.
Analisando a tabela 3, observamos a relação entre as linhas radioluscentes e eixo anatômico final, onde dos seis pacientes com soltura provável ou presente, quatro tinham joelhos classificados como varo e dois como valgo excessivo (12°).
As complicações (tabela 4) encontradas no nosso estudo são semelhantes àquelas da literatura(35). A soltura da retinácula medial por queda no 20° dia de pós-operatório foi solucionada com resutura. A dificuldade de cicatrização ou hematoma no pós-operatório tiveram boa evolução com punção e curativos diários.
Três pacientes apresentaram infecção profunda. Dois pacientes foram submetidos à artrodese do joelho com cura da infecção, semelhante ao relatado por Rand et al(41). O outro paciente teve o diagnóstico de infecção confirmado (germe – Gaffkya tetragena) com o material colhido durante a cirurgia de revisão e atualmente está sem infecção. Quando temos o diagnóstico firmado de infecção, optamos com maior freqüência pela artrodese, pois nossos pacientes têm limitações sócio-econômicas para cirurgia de revisão em dois tempos.
Uma paciente que foi submetida à patelectomia havia 30 anos era portadora de outras alterações clínicas (cardíaca / diabete), apresentando no sexto mês de pós-operatório dor intensa e intratável. Foi realizada a artrodese do joelho com duas placas. Martin et al(36) num seguimento médio de 7 anos mostram bons resultados com melhora da dor e da função do joelho em pacientes com patelectomia prévia submetidos à ATJ, diferente de nossa observação.
Uma paciente foi a óbito no quinto dia pós-operatório por tromboembolismo pulmonar, apesar do uso de medidas profiláticas. Existem controvérsias na literatura(13,19) quanto ao uso de medicações profiláticas do tromboembolismo, porém nos últimos anos passamos a utilizar a heparina de baixo peso molecular conforme estudo de Colwell et al(13), concomitantemente aos cuidados gerais no pós-operatório (enfaixamento compressivo, apoio precoce, elevação e mobilização dos MMII, fisioterapia imediata). Os nossos índices de fenômenos tromboembólicos são baixos, provavelmente por falha no diagnóstico(10).
As complicações patelares estiveram presentes em dois pacientes, um com fratura no 17° mês de pós-operatório, revisão e posterior refratura, por provável necrose avascular. O outro paciente no 109° mês de pós-operatório, patela com metal-back apresenta desgaste do polietileno, dor e indicação de revisão. Diversos relatos(5,34) de complicações com uso de componente patelar com metal-back foram publicados, levando ao consenso atual de se usar componente totalmente de polietileno. Segundo Berger et al(6), outra causa de possível complicação patelar é a má rotação dos componentes femoral e/ou tibial.
Atualmente com melhor precisão do instrumental e melhora no desenho dos implantes, resultados altamente satisfatórios são obtidos a longo prazo (10-15 anos). Nosso seguimento médio atual é de cinco anos, devendo ser acompanhado continuamente para observarmos os resultados a longo prazo.
CONCLUSÕES
- A ATJ leva a uma melhora significativa na qualidade de vida dos pacientes, tanto do ponto de vista clínico como funcional;
- O uso de próteses híbridas (fêmur sem cimento) não mostrou maiores índices de soltura;
- Devemos obter eixo anatômico final normal ou levemente valgo para melhor resultado final nas ATJ.
REFERÊNCIAS
- Andriacchi, T.P.; Galante, J.O.; Fermier, R.W.: The influence of Total Knee Replacement design on walking and stair climbing. J Bone Joint Surg Am, 64: 1328-1335, 1982.
- Andriacchi, T.P.; Galante, J.O.: Retention of the posterior cruciate in total knee J Arthroplasty, Suppl 3: 513-519, 1988.
- Bartel, D.L.; Burstein, A.H.; Santavica, E.A.; Insall, J.N.: Performance of the tibial
component in total knee replacement. Conventional and revision designs. J Bone Joint
Surg Am, 64:1026-1033, 1982.
- Bartel, D.L.; Bicknell, V.L.; Wright, T.M.: The effect of conformity, thickness, and
material on stresses in ultra-high molecular weight components for total joint replace-
ment. J Bone Joint Surg Am, 68: 1041-1051, 1986.
- Bayley, J.C.; Scott, R.D.; Ewald, F.C.; Holmes Jr, G.B.: Failure of the Metal-Backed Patellar component after Total Knee Arthroplasty. J Bone Joint Surg Am, 70: 668-674,
- Berger, R.A.; Crossett, L.S.; Jacobs, J.J.; Rubash, H.E.: Malrotation causing Pattelofemoral complications after Total Knee Arthroplasty. Clin Orthop, 356: 144-153, 1998.
- Briggs, J.R.; Augenstein, J.S.: Tricon hybrid total knee arthroplasty – A review of 81 knees followed for 2 to 4 years. Orthopedics, 18: 341-346, 1995.
- Camanho, G.L.; Olivi, R.; Camanho, L.F.: Artroplastia total de joelho em pacientes idosos portadores de osteoartrose. Rev Bras Ortop, 33: 271-274, 1998.
- Campbell, M.D.; Duffy, G. P.; Trousdale, R.T.: Femoral Component Failure in Hy-
brid Total Knee Arthroplasty. Clin Orthop, 356: 58-65, 1998.
- Clarke, M.T.; Green, J.S.; Harper, W.M.; Gregg, P.J.: Screening for Deep-Venous
Thrombosis after Hip and Knee Replacement without prophylaxis. J Bone Joint Surg
Br, 79: 787-791, 1997.
- Cobb, A.C.; Ewald, F.C.; Wright, R.J.; Sledge, C.B.: The Kinematic knee survivor-
ship analysis of 1943 knees. Proceedings of the Annual Meeting of the British Ortho-
paedic Association. J. Bone Joint Surg Br, 72: 532, 1990.
- Colliza, W.A.; Insall, J.N.; Scuderi, G.R.: The posterior stabilized knee
Assessment of polyethylene damage and osteolysis after a minimum ten-year follow-
- J Bone Joint Surg Am, 77: 1713-1720, 1995.
- Colwell, C.W.; Spiro, T.E.; Trowbridge, A. A.; Stephens, W.G.; Gardiner G.A.,
Ritter, M.A.: Efficacy and Safety of Enoxaparin versus Unfractionated Heparin for
prevention of Deep Venous Thrombosis after elective Knee Arthroplasty. Clin Orthop,
321: 19-27, 1995.
- Dejour, D.; Deschamps, G.; Garotta, L.; Dejour, H.: Laxity in Posterior Cruciate
Sparing and Posterior Stabilized Total Knee Prostheses. Clin Orthop, 364: 182-193,
1999.
- Ewald, F.C.: The Knee Society Total Knee Arthroplasty Roentgenographic Evaluation
and Scoring System. Clin Orthop, 248: 9-12, 1989.
- Freeman, M.A.R.; Samuelson, K.M.;Bertin, K.C.: Freeman-Samuelson total arthroplas-
ty of the knee. Clin Orthop, 192: 46-58, 1985.
- Goldberg, V.M.; Figgie, M.P.; Figgie, H.E.; Heiple, K.G.; Sobel, M.: Use of a Total
Condylar Knee Prosthesis for treatment of Osteoarthritis and Rheumatoid Arthritis. J
Bone Joint Surg Am, 70: 802-811, 1988.
- Griffin, F.M.; Scuderi, G.R.; Insall, J.N.; Colizza, W.: Total Knee Arthroplasty in pati-
ents who were Obese with 10 years followup. Clin Orthop, 356: 28-33, 1998.
- Haas, S.B.; Insall, J.N.; Scuderi, G.R.; Windsor, R.E.; Ghelman, B.: Pneumatic Se-
quential Compression Boots compared with Aspirin Prophylaxis of Deep-Vein
Thrombosis after Total Knee Arthroplasty. J Bone Joint Surg Am, 72: 27-31, 1990.
- Hungerford, D.S.; McKenna, R.V.: Preliminary experience with a total knee prosthe-
sis with porous coating used without cement. Clin Orthop, 176: 95-101, 1983.
- Hungerford, D.S.; Krackow, K.; Kenna, R.V.: Instrumentation for Total Knee Ar-
throplasty. In: Total Knee Arthroplasty – A comprehensive approach. Baltimore: Wi-
lliams & Wilkins, p.p. 35-70, 1984.
- Insall, J.N.; Ranawat, C.S.; Scott, W.N.; Walker, P.: Total condylar knee replace-
ment. Clin Orthop, 120: 149-154, 1976.
- Insall, J.N.: Total Knee Arthroplasty. In: Surgery of the Knee. New York: Churchill
Livingstone, p.p. 587-696, 1984.
- Insall, J.N.; Kelly, M.: The total condylar prosthesis. Clin Orthop, 205: 43-48, 1986.
- Insall, J.N.; Fonte-Rodriguez, D.E.; Scuderi, G.R.: Survivorship of Cemented Total
Knee Arthroplasty. Clin Orthop, 345: 79-86, 1997.
- Insall, J.N.: Results of Total Knee Arthroplasty. In: Surgery of the Knee. New
York: Churchill Livingstone, p.p. 975-982, 1993.
- Insall, J.N.; Scott, W.N.; Scuderi, G.R.: Performance of Posterior Cruciate Liga-
ment Substituting Total Knee Arthroplasty. In: Current Concepts in Primary and
Revision Total Knee Arthroplasty. Philadelphia: Lippincott-Raven, p.p. 41-45, 1996.
- Insall, J.N.; Scott, W.N.; Scuderi, G.R.: Posterior Cruciate Ligament – Retaining
Desings and Results. In: Current Concepts in Primary and Revision Total Knee Ar-
throplasty. Philadelphia: Lippincott-Raven, p.p. 37-40, 1996.
- Kelman, G.J.; Biden, E.N.; Wyatt, M.P.; Ritter, M.A.; Colwell Jr, C.W.: Gait labora-
tory analysis of a posterior cruciate-sparing total knee arthroplasty in stair ascent
and descent. Clin Orthop, 248: 21-26, 1989.
- Kobs, J.K.; Lachiewicz, P.F.: Hybrid Total Knee Arthroplasty – Two to five years
results using the Miller-Galante prosthesis. Clin Orthop, 286: 78-87, 1993.
- Kraay, M.J.; Meyers, S.A.; Goldberg, V.M.; Figgie III, H.E.; Conroy, P.A.: “Hybrid”
Total Knee Arthroplasty with Miller-Galante prosthesis – A prospective clinical and
roentgenographic evaluation. Clin Orthop, 273: 32-41, 1991.
- Lane, G.J.; Hozack, W.J.; Shah, S.: Simultaneous Bilateral Versus Unilateral To-
tal Knee Arthroplasty. Clin Orthop, 345: 106-112, 1997.
- Laskin, R.S.: Total condylar knee replacement in patients who have Rheumatoid Ar-
thritis – A ten year follow up study. J Bone Joint Surg Am, 72: 529-535, 1990.
- Lombardi, A.V.; Engh, G.A.; Volz, R.G.; Albrigo, J.L.; Brainard, B.J.: Fracture-Disso-
ciation of the Polyethylene in Metal-Backed Patellar Components in Total Knee Ar-
throplasty. J Bone Joint Surg Am, 70: 675-679, 1988.
- Malkani, A.L.; Rand, J.A.; Bryan, R.S.; Wallrichs, S.L.: Total Knee Arthroplasty with
the Kinematic Condylar Prosthesis. J Bone Joint Surg Am, 77: 423-431, 1995.
- Martin, S.D.; Haas, S.B.; Insall, J.N.: Primary Total Knee Arthroplasty after Patellec-
tomy. J Bone Joint Surg Am, 77: 1323-1330, 1995.
- Pinto, R.V.B.; Andrade, M.A.P.; Sampaio, T.C.F.V.; Moraes, G.F.S.; Medeiros,
R.F.: Propriocepção após artroplastia total do joelho – Estudo comparativo entre pa-
cientes com próteses estabilizadas e não-estabilizadas posteriormente. Rev Bras Ortop,
32: 153-156, 1997.
- Ranawat, C.S.; Flynn, W.F.; Saddler, S.; Hansraj, K.K.; Maynard, M.J.: Long-Term
Results of the Total Condylar Knee Arthroplasty – A 15-Year Survivorship Study.
Clin Orthop, 286: 94-102, 1993.
- Rand, J.A.; Ilstrup, D.M.: Survivorship analysis of Total Knee Arthroplasty – Cumula-
tive rates of survival of 9200 Total Knee Arthroplasties. J Bone Joint Surg Am, 73:
397-409, 1991.
- Rand, J.A.: Posterior Cruciate-Retaining Condylar Designs: Results of Cemented Ar-
throplasty. In: Total Knee Arthroplasty. New York: Raven Press, p.p. 207-220, 1993.
- Rand, J.A.; Bryan, R.S.; Chao, E.Y.S.: Failed Total Knee Arthroplasty treated by
Arthrodesis of the knee using the Ace-Fischer Apparatus. J Bone Joint Surg Am, 69:
39-45, 1987.
- Ritter, M.A.; Campbell, E.; Faris, P.M.; Keating, E.M.: Long-term survival analysis of
the posterior cruciate condylar Total Knee Arthroplasty – A 10-year evaluation. J Ar-
Arthroplasty, 4: 293-296, 1989.
- Ritter, M.A.; Herbst, S.A.; Keating, E.M.; Faris, P.M.; Meding, J.B.: Long-Term Sur-
vival Analysis of a Posterior Cruciate-Retaining Total Condylar Total Knee Arthro-
plasty. Clin Orthop, 309: 136-145, 1994.
- Ritter, M.A.; Faris, P.M.; Keating, M.; Meding, J.B.: Postoperative Alignment of
Total Knee Replacement. Clin Orthop, 299: 153-156, 1994.
- Ritter, M. A.; Mamlin, L.A.; Melfi, C.A.; Katz, B.P.; Freund, D.A.; Arthur, D.S.: Out-
come Implications for the Timing of Bilateral Total Knee Arthroplasties. Clin Orthop,
345: 99-105, 1997.
- Stern, S.H.; Insall, J.N.: Posterior stabilized prosthesis. Results after follow-up of 9 to
12 years. J Bone Joint Surg Am, 74: 980-986, 1992.
- Vince, K.G.; Insall, J.N.; Kelly, M.A.: The total condylar prosthesis: 10 to 12 year re-
sults of a cemented knee replacement. J Bone Joint Surg Br, 71: 793-797, 1989.
- Whiteside, L.A.; Kasselt, M.R.; Haynes, D.W.: Varus-Valgus and Rotational Stability
in Rotationally Unconstrained Total Knee Arthroplasty. Clin Orthop, 219: 147-157,
1987.
- Winiarsky, R.; Barth, P.; Lotke, P.: Total Knee Arthroplasty in morbidly Obese pa-
tients. J Bone Joint Surg Am, 80: 1770-1774, 1998.
- Wright, J.R.; Ewald, F.C.; Walker, P.S.; Thomas, W.H.; Poss, R.; Sledge, C.B.: Total
knee arthroplasty with the kinematic prosthesis. Results after five to nine years: a fo-
llow-up note. J Bone Joint Surg Am, 72: 1003-1009, 1990.
- Wright, J.R.; Lima, J.; Scott, R.D.; Thornhill, T.S.: Two to four-year results of poste-
rior cruciate-sparing condylar Total Knee Arthroplasty with an uncemented femoral
component. Clin Orthop, 260: 80-86, 1990.
GRÁFICOS / TABELAS
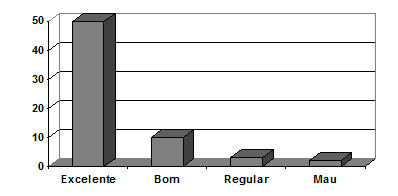
Fonte: Hospital Novo Mundo – Curitiba/Pr
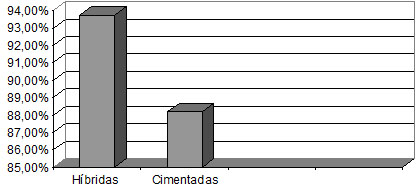
Próteses híbridas / cimentadas
Fonte: Hospital Novo Mundo – Curitiba/Pr.
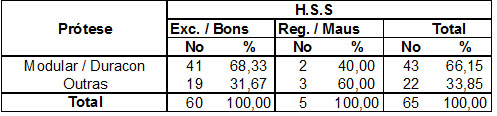
Fonte: Hospital Novo Mundo – Curitiba/Pr.
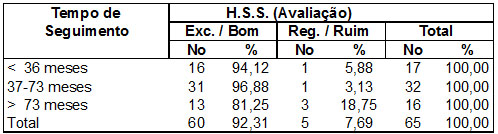
Fonte: Hospital Novo Mundo – Curitiba/Pr.

Relação ângulo eixo anatômico joelho / Linhas radioluscentes