INTRODUÇÃO
A patologia fêmoro-patelar é a mais freqüente patologia ao nível do joelho de adolescentes ou adultos jovens, sendo muito fácil reconhecê-la clinicamente, porém é bastante controversa no plano fisiopatológico e na conduta terapêutica.
Inicialmente devemos fazer uma análise das lesões cartilaginosas da patela.1 Estas lesões sempre existiram sendo chamadas de condromalácea, porém foram mais bem avaliadas com o advento da artroscopia. Podem ser lesões fechadas na forma edematosa ou abertas com fissuras mais ou menos profundas até abrasão da cartilagem. Estão localizadas na faceta medial, crista ou faceta lateral da patela onde são claramente patológicas.
Na prática diária observamos que não existe paralelismo entre estas lesões e a sintomatologia clínica. Em diversas ocasiões evidenciamos lesões extensas que não apresentam nenhum sintoma ao paciente como, por exemplo, quando operamos pacientes com lesão meniscal ou ligamentar e noutras situações onde temos queixas de dores importantes fêmoro-patelares sem qualquer alteração na cartilagem. Devemos então ter muito cuidado no tratamento destas lesões2, levando-se em conta mais os achados clínicos do que os achados artroscópicos, uma vez que as alterações mais importantes são conseqüências de alguma alteração mecânica na articulação fêmoro-patelar.
A seguir devemos definir os conceitos de instabilidade patelar descritos por Dejour et al.3 Na análise clínica das queixas fêmoro-patelares deve-se verificar se existe ou existiu alguma luxação da patela ou se o paciente nunca apresentou qualquer episódio de luxação. Isto nos parece de vital importância, pois poderemos então dividir estas patologias em dois grupos bastante distintos, onde teremos as instabilidades objetivas (IPO) quando a patela está luxada ou luxou pelo menos uma vez com caracteres morfológicos bem definidos chamados de “displasia luxante da patela”, e as instabilidades subjetivas onde não podemos definir se a patela é realmente instável do ponto de vista clínico com predominância das queixas dolorosas e quando não apresentam nenhum sinal evidente da “displasia luxante” são chamadas de Síndrome fêmoro-patelar dolorosa (SFPD) ou Dor anterior ao joelho
Podemos dizer que a instabilidade é funcional, quando o joelho “falta/desloca” durante a marcha, corrida ou descer escadas. São sintomas descritos pelo paciente, porém sem tradução clínica evidente. A instabilidade pode ser mecânica, quando a patela se articula de modo anormal com a tróclea femoral, onde observamos sinais evidentes de luxação no exame clínico e não somente os sintomas relatados pelo paciente.
ETIOLOGIA
As instabilidades patelares apresentam alguns caracteres que nos levam a acreditar que são afecções congênitas ou genéticas.
Os primeiros sintomas podem surgir em qualquer idade, mas na maioria dos casos aparecem nas crianças ou adolescentes entre 10 e 18 anos. Existe também alguma relação familiar em torno de 15% dos casos. Podem ser bilaterais em 40% dos pacientes com anomalias características, porém com um lado mais sintomático que o outro.
As formas mais graves (luxação habitual / luxação permanente) se manifestam mais precocemente entre 5 e 10 anos, com mais freqüência nos meninos.
As instabilidades mais freqüentes (uma ou algumas luxações ocasionais da patela) aparecem mais na adolescência com maior incidência nas meninas (75% dos casos).
O início dos sintomas surge normalmente durante algum trauma de menor ou maior intensidade no esporte, queda/salto ou dança forçando valgo com rotação externa da perna. Este trauma pode ocasionar algum tipo de lesão osteocondral com seus possíveis problemas secundários. Nós identificamos sempre as anomalias características da “displasia luxante”, onde o trauma teve o papel de mostrar um problema existente, porém que estava latente.
DIAGNÓSTICO
Na avaliação das queixas fêmoro-patelares dividimos os pacientes em dois grupos3:
= “Displasia luxante da patela” com suas formas clínicas: maior, objetiva e potencial;
= Síndrome fêmoro-patelar dolorosa ou Dor anterior ao joelho.
Nas instabilidades patelares maiores (IPM) observamos que a patela encontra-se luxada ou luxa em todo movimento de flexão do joelho. Nas instabilidades patelares objetivas (IPO) o paciente relata um ou mais episódios de luxação. Nas instabilidades patelares potenciais (IPP) as queixas são menores com algum episódio de instabilidade, porém impreciso e de difícil definição. Nas síndromes fêmoro-patelares dolorosas (SFPD) não há nenhuma alteração morfológica e nenhum episódio de luxação, com queixas predominantemente dolorosas.
Nós observamos diversos fatores anatômicos descritos por Dejour e cols.4 que explicam a biomecânica das instabilidades patelares, sendo chamados de: fundamentais, principais e secundários.
O fator fundamental e constante nas instabilidades é a displasia da tróclea femoral que está presente em 97% dos casos de luxação recidivante.
Os fatores principais que também podem levar à instabilidade são: altura da patela, TA-GT excessiva e displasia do quadríceps que é expressa pela inclinação lateral da patela com joelho em extensão. Estes fatores podem ser mensurados pelos exames de imagem. Tanto o fator fundamental, como os principais podem estar presentes em conjunto ou isoladamente nas instabilidades, porém nas formas mais graves é comum verificarmos a associação entre estes fatores.
Os fatores secundários são mais freqüentes nos portadores de instabilidade patelar do que nos grupos controles, porém não são específicos desta patologia, podendo ser encontrados com valores excessivos em alguns pacientes sem qualquer sinal de instabilidade. São os seguintes: anteversão colo femoral, joelho valgo, rotação externa e recurvato do joelho.
Displasia da tróclea
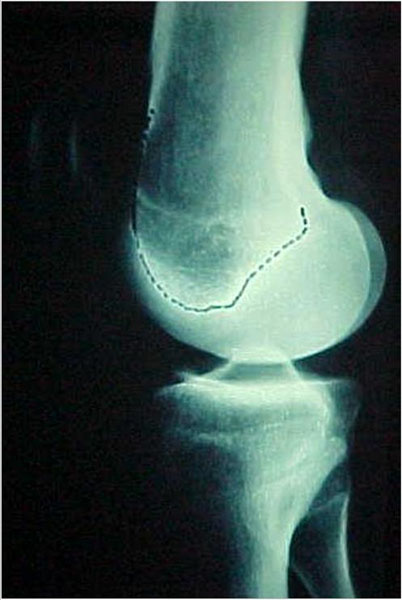
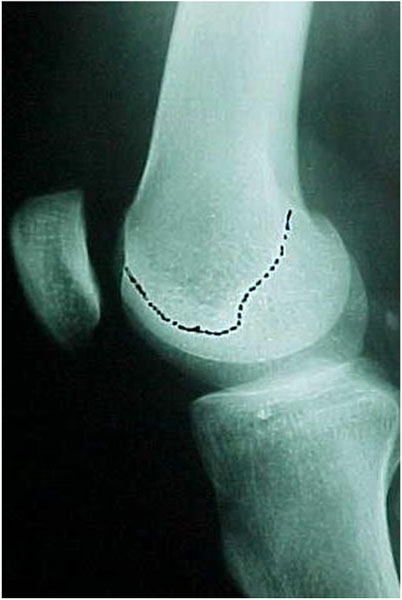
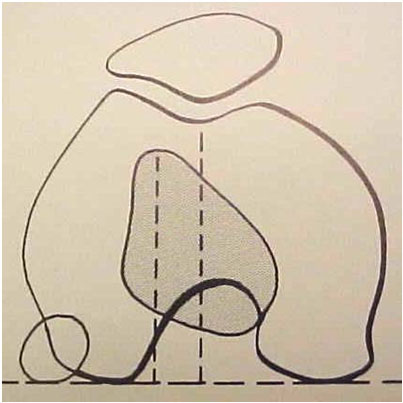
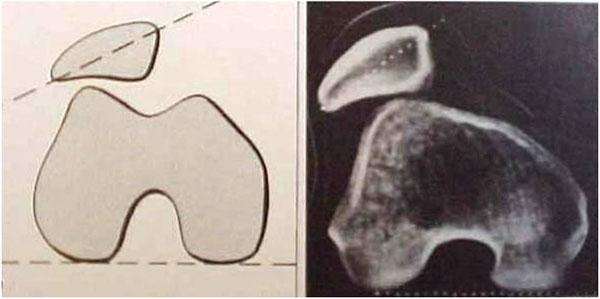
É o fator fundamental tanto para explicar a biomecânica das instabilidades como para o diagnóstico, pois esta displasia se traduz por anomalias ósseas facilmente evidenciadas nas radiografias simples e nas tomografias computadorizadas do joelho.
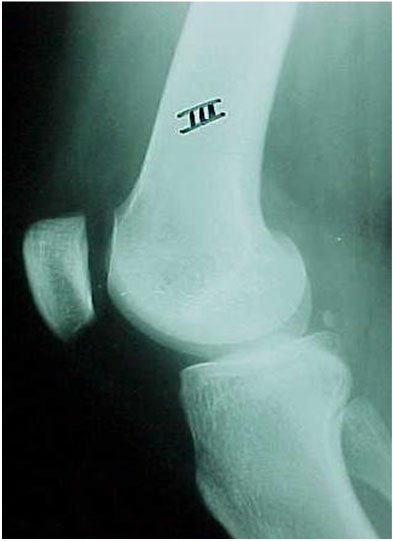
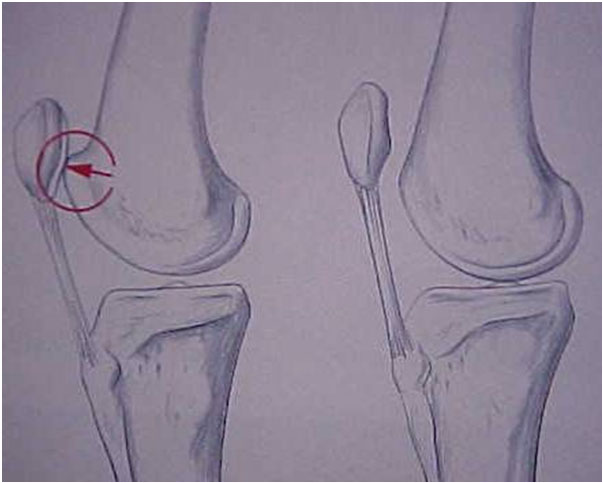
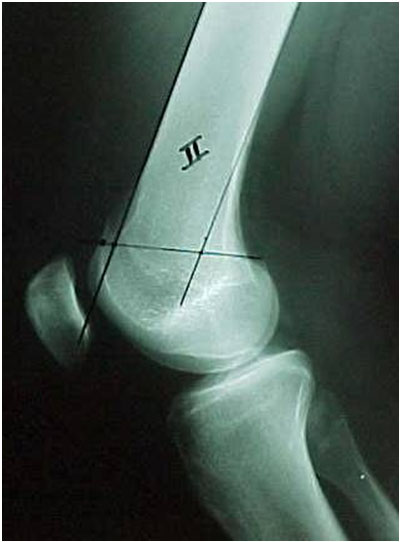
A tróclea pode ser pouco profunda, plana ou às vezes convexa, podendo ser analisada nas radiografias simples do joelho. A linha do fundo da tróclea (prolongamento da linha intercondileana de Blumensatt) normalmente está distante do bordo anterior dos côndilos femorais, formando a profundidade da tróclea (Fig. 1). Quando a linha cruza o bordo anterior do côndilo externo, significa que a partir deste ponto a tróclea é plana, sendo chamado de sinal do cruzamento (Fig. 2).
Altura da patela
Este é um dos fatores importantes nas instabilidades. A patela alta aparece com muita freqüência nas luxações recidivantes. Quando está alta, leva a situações muito instáveis clinicamente, observadas pelo “Sinal de apreensão de Smillie”.
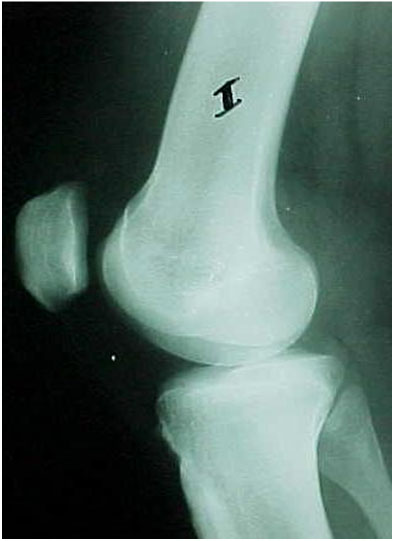
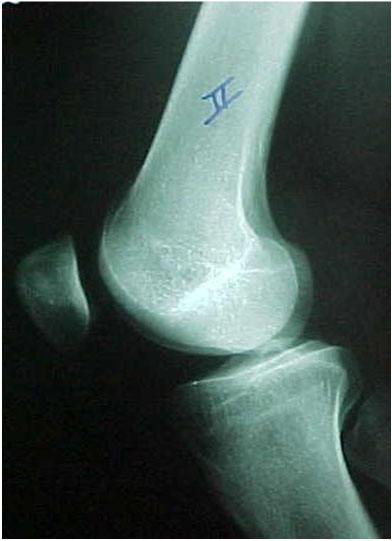
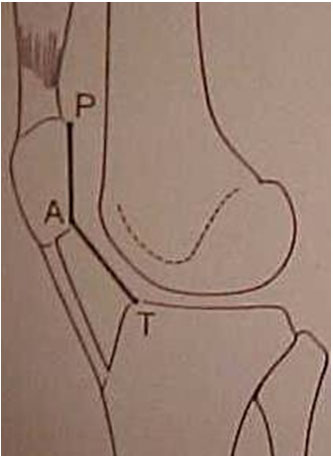
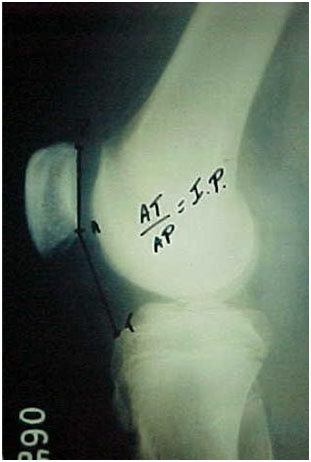
Existem diversos índices para a mensuração da altura patelar, com cada índice apresentando suas medidas, nuances e dificuldades. Utilizamos o índice descrito por Caton e Deschamps que nos parece com menores possibilidades de erros (Fig. 6-A-B). Seus valores variam entre 0,8 e 1,2, sendo considerado que a patela é alta acima de 1,2. Nas instabilidades patelares encontramos patela alta em 30% dos casos e somente em 3% nos indivíduos normais.
TA-GT
É a medida da distância entre a tuberosidade tibial anterior (TAT) e a garganta da tróclea (GT) feita na tomografia axial computadorizada (TAC). Esta é uma medida mais prática e mais real do ângulo “Q” que traduz o sinal da baioneta ou a implantação mais ou menos lateral da TAT (Fig. 7-A-B).
Displasia do quadríceps
O papel das alterações do quadríceps nas instabilidades ainda não é bem definido, sendo de difícil mensuração objetiva. Existem dois aspectos que devem ser levados em conta: quadríceps curto e a displasia do vasto medial.
O quadríceps curto está presente quase sempre nas luxações permanentes ou habituais vistas nas crianças menores.
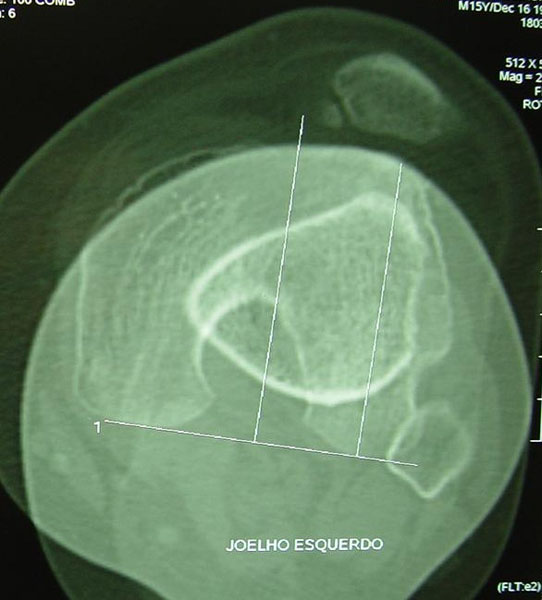
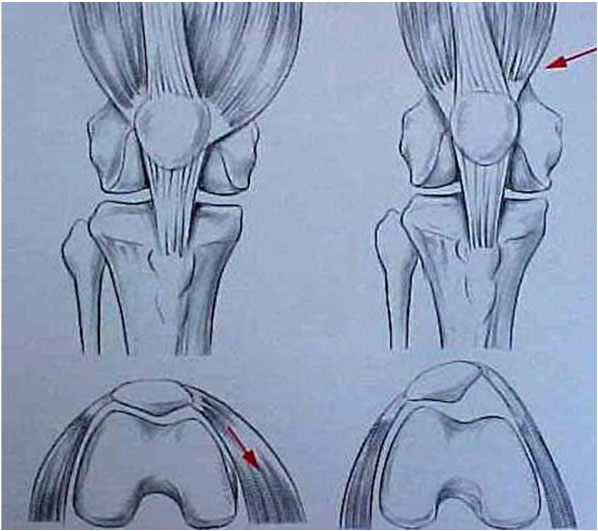
Em relação à displasia do vasto medial (Fig. 8), temos os trabalhos de Insall e Hughston que relatam anomalias da porção mais inferior do músculo vasto medial. Outros autores descrevem as retrações da retinácula lateral da patela e mesmo do vasto lateral. Parece haver um verdadeiro desequilíbrio da parte mais baixa do aparelho extensor com retração lateral e insuficiência medial. É um problema de difícil reconhecimento e difícil mensuração. Uma das melhores maneiras de mensurar a displasia do vasto medial é a medida do ângulo de inclinação lateral da patela com o joelho em extensão nas tomografias (TAC) (Fig. 9) ou na radiografia simples em axial a 30° de flexão do joelho.
HISTÓRIA / EXAME CLÍNICO / EXAME RADIOLÓGICO
Analisando a história do paciente, seu exame clínico e exames de imagem, podemos encontrar duas formas de apresentação das instabilidades:
= Luxação traumática da patela
= Instabilidades crônicas
Na luxação traumática da patela, o paciente nos conta que seu joelho “sai fora” durante algum esforço ou atividade física (esporte, dança, salto). Isto ocorre num movimento de flexão com rotação externa do joelho e contração violenta do quadríceps, provocando a luxação lateral da patela. Com a extensão do joelho, em muitas ocasiões ocorre a redução espontânea da luxação patelar, quando observamos no exame clínico um joelho traumático agudo, com dor medial ao joelho, derrame articular, equimose medial. As radiografias simples do joelho nas posições de frente, perfil e axial fazem o diagnóstico, mostrando:
- displasia da tróclea na incidência em perfil;
- subluxação lateral na incidência em axial;
- fratura osteocondral (faceta medial patelar ou côndilo lateral)
Se realizarmos a punção articular, observaremos presença de hemartrose com ou sem gordura. É importante lembrar que na presença de hemartrose pós-traumática nos jovens, a incidência maior de lesões do ligamento cruzado anterior (70-80%) e no restante a incidência de luxação traumática da patela.
As instabilidades crônicas podem se apresentar de diversas maneiras:
- Luxação permanente = os problemas iniciam na infância com a patela luxada lateralmente. Os movimentos de flexo-extensão do joelho são normais às custas da luxação patelar. Se mantivermos a patela reduzida, não se consegue a flexão completa do joelho. Isto ocorre porque o maior problema é o encurtamento do quadríceps.
- Luxação habitual = a patela está reduzida em extensão, porém toda vez que ocorre a flexão do joelho, a patela luxa lateralmente. Isto também é causado pela retração do quadríceps.
- Luxação com excursão anormal da patela = a patela mostra-se bastante externa em extensão (praticamente luxada) e durante a flexão ela retorna ao seu lugar, ficando estável em flexão.
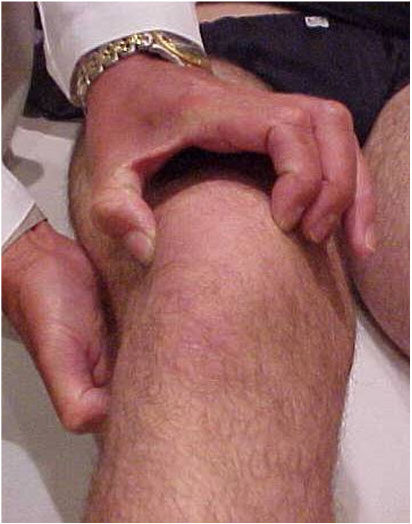
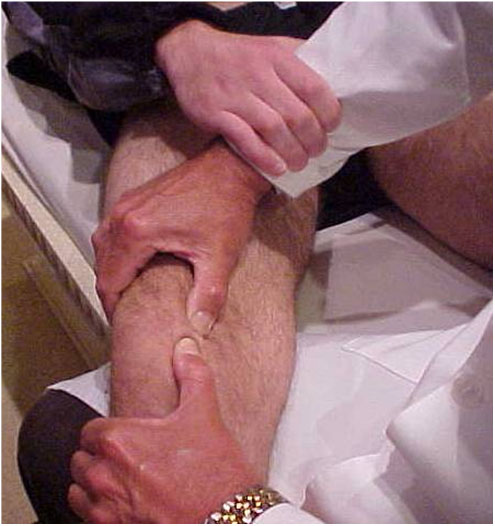
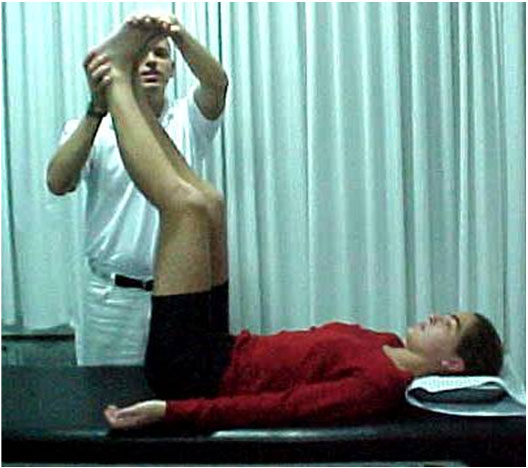
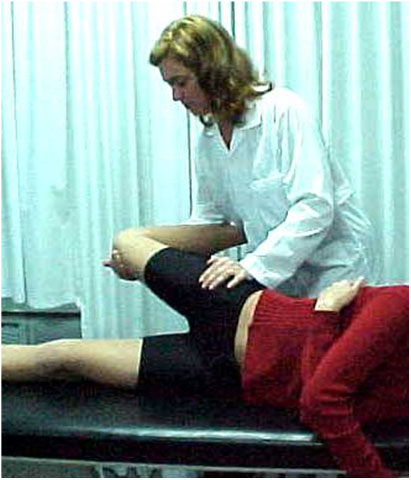
- Luxação recidivante = o sintoma principal é a instabilidade que se traduz ao paciente na forma de apreensão nas atividades da vida diária ou esportiva. No exame físico normalmente encontramos inclinação/báscula lateral da patela (Fig. 10), sinal da apreensão de “Smilie” positivo (Fig. 11) e encurtamentos musculares (Fig. 12-A-B).
- Luxação única seguida de problemas / instabilidade patelar potencial = a sintomatologia pode simular a síndrome fêmoro-patelar dolorosa, onde a dor é a principal queixa ao descer escadas, correr, praticar esportes ou quando o paciente permanece longo tempo sentado. Pode apresentar bloqueios articulares, que são diferentes do bloqueio meniscal, pois são fugazes com redução espontânea. São sintomas de instabilidade subjetiva. Nos anos seguintes pode aparecer alguma nova luxação ou o primeiro episódio de luxação.
- Artrose fêmoro-patelar lateral = surgem a partir de 45-50 anos. As radiografias mostram um pinçamento fêmoro-patelar lateral com subluxação lateral patelar. A história revela que alguns sintomas de instabilidade já tinham surgido na adolescência, isto é, o joelho não era normal. Em algumas situações não há qualquer antecedente e a artrose aparece sem causa aparente.
EXAMES COMPLEMENTARES
Radiografias
Fazemos as três incidências clássicas: frente c/ apoio monopodal / perfil absoluto / axial de patela a 30º flexão do joelho. Nestas incidências podemos avaliar a displasia da tróclea, altura da patela, ângulo da tróclea, forma da patela, etc. As radiografias simples são suficientes para o diagnóstico dos problemas fêmoro-patelares.
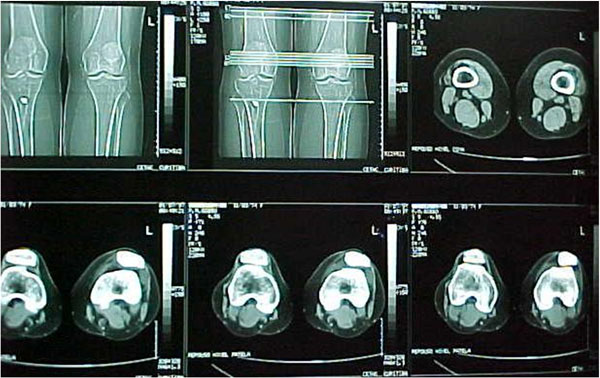
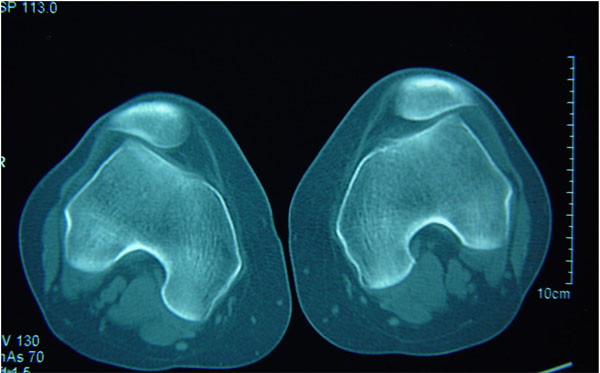
Tomografia Axial Computadorizada (TAC)
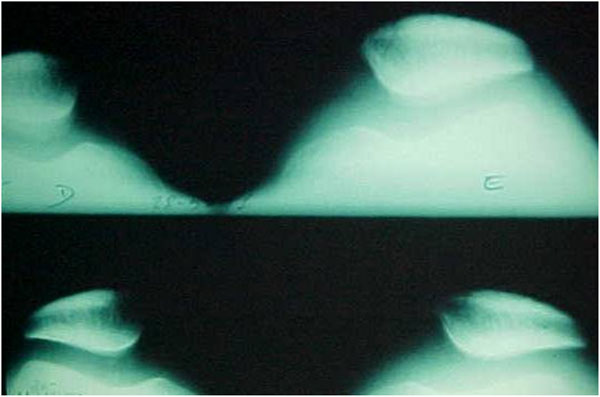
Normalmente não é necessária para o diagnóstico, sendo muito importante no planejamento da possível cirurgia. Existe um protocolo específico onde os cortes mais adequados do teto da tróclea aparecem quando o túnel intercondileano apresenta a forma de um arco romano regular (Fig. 13-A-B). Os cortes são feitos em extensão e a 15º de flexão do joelho com e sem contração do quadríceps. Pode-se também mensurar com precisão a TA-GT, a inclinação lateral da patela, displasia e saliência da tróclea, rotação do joelho, anteversão colo femoral, etc.
Ressonância nuclear magnética
Atualmente este exame nos fornece poucas informações da articulação fêmoro-patelar. Acreditamos que no futuro irá substituir com mais propriedade a TAC.
Artro-Ressonância
É o mesmo exame de ressonância magnética colocando-se contraste intra-articular. É útil no estudo das lesões cartilaginosas, porém de pouco interesse nas instabilidades patelares objetivas, uma vez que o tratamento deve ser da instabilidade e não da lesão da cartilagem que é secundária à instabilidade.
Artroscopia
Isoladamente é pouco útil, pois como foi dito anteriormente as lesões cartilaginosas são secundárias, devendo-se tratar a causa básica que é a instabilidade patelar. A dinâmica da articulação fêmoro-patelar é prejudicada por causa da distensão articular necessária neste procedimento.
TRATAMENTO
Os problemas fêmoro-patelares devem sempre ser tratados inicialmente de maneira conservadora.
As síndromes fêmoro-patelares dolorosas respondem muito bem às medidas conservadoras, com sucesso em torno de 90%, não necessitando de qualquer procedimento cirúrgico. Utilizamos medidas fisioterápicas de reeducação, fortalecimento, flexibilidade muscular e propriocepção que deve ser feita de maneira não agressiva para não lesar ainda mais a cartilagem que já pode apresentar algum sofrimento (Fig. 14).
Nos pacientes sem instabilidade patelar a indicação de artroscopia é reservada aos casos que não respondem às medidas de reabilitação após 3-4 meses de tratamento, onde podemos encontrar alguma alteração na cartilagem articular, plicas sinoviais, hiperpressão patelar lateral, etc.
Nas instabilidades patelares sempre fazemos inicialmente o tratamento conservador com reabilitação, podendo-se utilizar também uma órtese patelar que em muitos pacientes é benéfica, com melhora significativa dos sintomas de instabilidade e possível retorno a algum tipo de atividade esportiva.
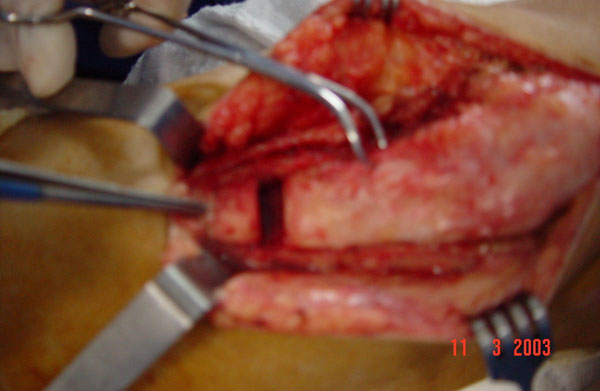
O tratamento cirúrgico das instabilidades visa corrigir os fatores da instabilidade, seja com atuação sobre as partes moles ou partes ósseas.
Plastia de partes moles (Fig. 15)
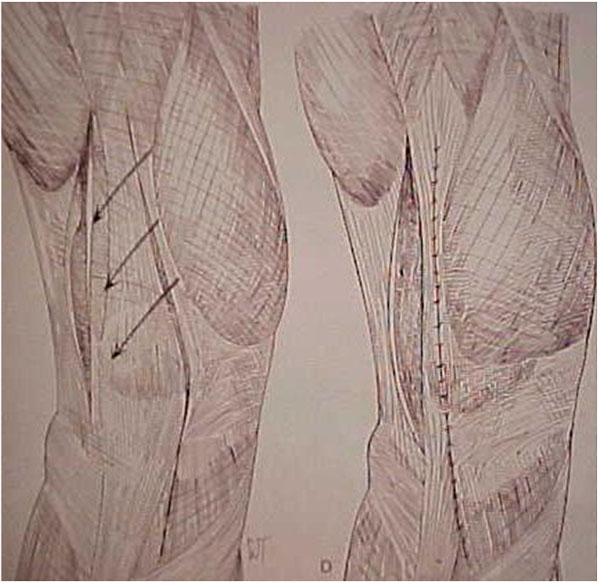
= Liberação da retinácula patelar lateral = sempre realizada como 1º tempo em qualquer cirurgia de instabilidade.
Deve-se ter muito cuidado ao executá-lo, pois podemos levar à hiper ou hipocorreção da patela com suas desastrosas conseqüências.
= Reconstrução do Ligamento FemoroPatelar Medial (LFPM) = nos últimos anos, este procedimento vem sendo realizado com muita frequência no lugar do “avanço do vasto medial”. Este procedimento tem seu valor, porém no nosso modo de entender deve ser realizado em conjunto com os outros procedimentos quando necessários (realinhamento distal, abaixamento da patela, etc) e sempre após estes gestos.
Se houver patela alta, não deve ser realizado de modo isolado, ou seja, fazer o abaixamento da patela e a seguir a reconstrução do LFPM.
= Realinhamento distal de partes moles = cirurgia de Roux-Goldthwait – medialização da metade lateral do tendão patelar;
= cirurgia de Galliazzi – tenodese do semitendinoso na patela. Estas cirurgias são indicadas nos pacientes com fise de crescimento aberta, pois não podemos mexer nas estruturas ósseas com risco de epifisiodese e conseqüentes deformidades.
Cirurgias ósseas (Fig. 16-17)
= Medialização da TAT (cirurgia de Elmslie-Trillat) = muito eficaz nas instabilidades, sendo o procedimento com mais ação no aparelho extensor. Devemos ter muito cuidado na sua realização, pois se fizermos uma hipercorreção levaremos a conflito medial da patela com insucesso garantido. A mensuração da TA-GT é muito útil nesta medialização da TAT, devendo-se baixar a medida até 10 mm somente, para evitar o risco de hipercorreção.
= Abaixamento da TAT = indicada quando o paciente apresenta patela alta. Muitas vezes esta patela alta é negligenciada na correção da instabilidade, sendo a causa principal de falha na correção de algumas instabilidades. Deve-se ter cuidado com o abaixamento excessivo, pois podemos levar à patela baixa. Pelo índice de Caton-Deschamps, devemos deixá-lo em torno de 1.0.
INDICAÇÕES TERAPÊUTICAS – PREFERÊNCIA DO AUTOR
As indicações são variáveis dependendo da idade e das formas clínicas de apresentação das instabilidades.
Crianças com cartilagem de crescimento aberta
Nesta idade nenhuma cirurgia sobre o esqueleto deve ser realizada pela possibilidade de lesão da fise com conseqüente deformidade associada.
Como regra o tratamento é conservador através da reabilitação e uso de órtese/joelheira c/ proteção patelar.
Na presença de formas graves de luxação (permanente, habitual ou recivante), normalmente é necessário o tratamento cirúrgico. Na luxação permanente ou habitual é essencial alguma forma de quadricepsplastia (Judet ou alongamento do tendão quadricipital) associada ao avanço do vasto medial tipo Insall.
Na luxação recidivante é realizada a liberação da retinácula lateral da patela, avanço do vasto medial tipo Insall e com certa freqüência as cirurgias de partes moles tipo Roux-Goldthwait ou Galliazzi.
É importante lembrar aos familiares do paciente a possibilidade de cirurgia óssea no futuro se persistir algum grau de instabilidade.
Adolescentes ou Adultos jovens
Nas instabilidades patelares objetivas quase sempre teremos a necessidade de tratamento cirúrgico, que será variável dependendo das alterações encontradas. Não existe uma cirurgia padrão, mas sim gestos/atos cirúrgicos apropriados à cada tipo de alteração, podendo ser isolados ou associados.
Quando observamos uma patela alta com índice de Caton-Deschamps acima de 1,2 é necessário realizar o abaixamento da TAT.
Com a medida da TA-GT acima de 20 mm realizamos a medialização da TAT tipo Elmslie-Trillat, trazendo a TA-GT a 10 mm.
Na inclinação da patela acima de 20° fazemos o avanço do vasto medial tipo Insall.
Todos estes procedimentos são acompanhados de liberação da retinácula lateral patelar e muitas vezes associados.
A indicação de trocleoplastia é muita rara, sendo feita somente nas formas graves de displasia da tróclea tipo III.
A instabilidade patelar potencial é muito difícil de ser tratada, pois os procedimentos cirúrgicos são muito eficazes sobre a instabilidade clínica porém incertos sobre o quadro doloroso. A cirurgia somente é indicada quando observamos algum fator de instabilidade bem determinado e com fácil correção cirúrgica.
Pós-operatório = Realinhamento proximal e/ou distal
- sem imobilização
- 1 (uma) muleta contra-lateral = 5 semanas
- reabilitação imediata
- hidroterapia = 3-4 semanas
- corrida = 3 meses
- esportes = 5-6 meses
COMPLICAÇÕES
As complicações normalmente são decorrentes do tratamento cirúrgico das instabilidades patelares. Elas podem ocorrer por razões pré, per ou pós-operatórias.
As complicações pré-operatórias são devidas à falha de diagnóstico correto e planejamento adequado da cirurgia a ser realizada. São decorrentes da falha de avaliação clínica, quando devemos avaliar detalhadamente as queixas, sinais e sintomas dos pacientes. Não são raras as ocasiões que atendemos pacientes operados diversas vezes na articulação fêmoro-patelar com resultados insatisfatórios. Com freqüência isto é devido a diagnóstico incorreto com cirurgias desnecessárias.
As complicações per-operatórias levarão a maus resultados no pós-operatório. Normalmente ocorrem por falha na técnica cirúrgica, seja por procedimentos isolados ou associados levando à hipo ou hipercorreção. Na escolha de atos sobre as partes moles ou ósseas (realinhamento proximal e/ou distal) podemos realizar atos insuficientes com conseqüente hipocorreção e presença de instabilidade residual. Quando exageramos nos gestos cirúrgicos ou realinhamentos em excesso, haverá hipercorreção com conflitos, sobrecargas e conseqüente dor residual ou mesmo exacerbada.
As complicações pós-operatórias podem ser decorrentes dos atos cirúrgicos descritos acima ou do tratamento pós-operatório. Podemos ter problemas com a reabilitação não adequada, limitação da mobilidade do joelho e distrofia simpático-reflexa.
A melhor maneira de tratar as complicações é evitá-las, fazendo o diagnóstico correto, planejamento adequado e os atos cirúrgicos necessários para correção das diferentes formas clínicas de instabilidade.
LUXAÇÃO AGUDA DA PATELA
Este é um capítulo a parte, mas que devemos ter em mente sua existência, pois apesar de ser pouco freqüente, ocorre em conseqüência de traumas resultantes de movimentos rotacionais associados a graus variáveis de flexão do joelho. Esta situação é muitas vezes subestimada, pois o quadro de trauma, hemartrose, falseamento com dor é comum à maioria das lesões agudas do joelho.
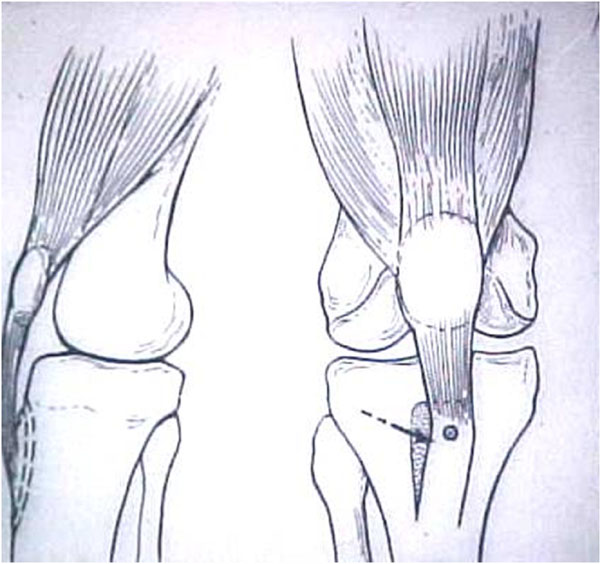
Warren e Marshall6 descreveram o ligamento femoropatelar medial (LFPM) como sendo uma das estruturas de suporte do lado medial do joelho (Fig.18). A partir de então vários estudos mostraram a importância biomecânica deste ligamento, sendo proposto sua reparação ou mesmo a reconstrução nas luxações agudas da patela.
Este é um fato que deve ser visto com cautela, pois a presença de fatores predisponentes nas luxações femoropatelares é um fato muito bem comprovado nos estudos da escola francesa de Lyon3,4 não nos deixando pensar que a reparação e/ou reconstrução isolada do LFPM é a solução para todos os problemas da instabilidade femoropatelar.
CONSIDERAÇÕES FINAIS
As síndromes ou instabilidades fêmoro-patelares são patologias que devem ser bem definidas sob o ponto de vista clínico, radiológico e também tomográfico.
Normalmente encontramos alterações características que com frequência devem ser corrigidas cirurgicamente para melhorar o estado funcional da articulação (instabilidade) e com a recentragem da patela evitar as alterações degenerativas (artrose) após 50 anos de idade.
O tratamento cirúrgico adequado é difícil, devendo-se realizar as correções necessárias e precisas para evitar a hipercorreção com dor persistente ou hipocorreção com instabilidade residual.
REFERÊNCIAS BIBLIOGRÁFICAS
- ANDRADE, M.A.P. A articulação Fêmoro-patelar. Clínica Ortopédica, vol. 3 (3), p.
453-654, 2002.
- FULKERSON, J.P. Disorders of the patellofemoral Joint. 3. ed. Baltimore: Williams &
Wilkins, 1997. 365 p.
- DEJOUR, H. Instabilités de la rotule. Encyclopédie Médico-Chirurgicale – Appareil
locomoteur. 14-328-A10: 1-8, 1996.
- DEJOUR, H.; WALCH, G.; NOVE-JOSSERAND, L. et al. Factors of patellar instabi-
lity: an anatomic radiographic study. Knee Surg, Sports Traumatol, Arthroscopy,
vol. 2, p. 19-26, 1994.
- GRELSAMER, R.P.; McCONNELL, J. Conservative treatment of patellofemoral
problems. In: GRELSAMER, R.P.; McCONNELL, J. The patella – A team approach.
- Gaithersburg: Aspen Publishers, Inc., 1998. p. 119-135.
- WARREN LF, MARSHALL JL. The supporting structures and layers on the medial
side of the knee. An anatomical analysis. J Bone Joint Surg Am, 61: 56-62, 1979.
- CAMANHO et al. Estudo prospectivo e comparativo entre o tratamento conservador
e o cirúrgico (reparo do ligamento femoropatelar medial) nas luxações agudas da
patela. Acta Ortop Brás, Vol.14, N.1, p. 30-34, 2006