As alterações da articulação fêmoro-patelar ainda são de difícil entendimento ou compreensão por parte de médicos ortopedistas, médicos do esporte ou fisioterapeutas. As patologias fêmoro-patelares necessitam maiores esclarecimentos em relação aos fatores etiológicos das disfunções para melhor proposição de protocolos de tratamento. Isto torna-se muito claro quando observamos as inúmeras proposições cirúrgicas e protocolos de tratamentos existentes.
Disfunções da articulação fêmoro-patelar são extremamente freqüentes nos consultórios de ortopedistas ou médicos do esporte10. Na população em geral, uma em cada quatro pessoas terá algum problema fêmoro-patelar algum dia de sua vida15. Apesar de ser um problema comum, ainda não vemos um programa ou protocolo mais adequado no manejo destas patologias.
Os programas de reabilitação devem tentar especificar o tipo de disfunção ou alteração presente em cada paciente. Dye e cols. mapearam as alterações neurosensoriais do joelho do autor durante artroscopia sem anestesia intraarticular7. Os achados foram subdivididos com base na habilidade e consciência do autor de localizar a sensação de dor. Os resultados do estudo mostraram que os pacientes apresentam uma descrição imprecisa dos locais dolorosos ou indolores. Os autores também concluíram que as queixas de dores na região anterior do joelho parecem não ter relação com a presença ou não de condromalácea patelar. Wilk em seu artigo diz que grande percentagem de pacientes com dor fêmoro-patelar têm dor originária dos tecidos moles ao redor do joelho e não das estruturas ósseas ou cartilaginosas21.
Numerosos protocolos ou exercícios já foram descritos para o tratamento inicial das patologias fêmoro-patelares., tais como: estimulação elétrica, fortalecimento seletivo do vasto medial oblíquo (VMO), exercícios de flexibilidade, biofeedback, taping patelar, órteses, etc16-21. Ainda nos dias atuais permanece o conceito que o tratamento conservador fornece resultados satisfatórios aos pacientes com dores anteriores no joelho e sem problemas de mau alinhamento.
As modalidades terapêuticas e programas de exercícios devem ser baseados na história e exame clínico do paciente10. Os objetivos da reabilitação fêmoro-patelar são definir os problemas e organizar o tratamento adequadamente.
O objetivo deste artigo é fazer um relato do exame da articulação fêmoro-patelar e também discutir os princípios atuais dos programas de reabilitação nos pacientes com alterações fêmoro-patelares tratados conservadoramente ou através de cirurgia.
EXAME DA ARTICULAÇÃO FÊMORO-PATELAR = Perspectiva do fisioterapeuta / reabilitador
HISTÓRIA
Inicialmente devemos obter uma história detalhada do paciente na tentativa de fazermos um diagnóstico diferencial. Este diagnóstico pode ser confirmado ou modificado pelos achados do exame físico. Na história, em relação à dor devemos tentar esclarecer: área, tipo de atividade que a desencadeia, modo de início, tipo e outros sintomas como: crepitações, falseamentos e inchaço. Estas informações podem nos indicar as estruturas envolvidas e um provável diagnóstico.
A área de dor pode nos informar que tipo de estrutura está envolvida11:
- lateral = comprometimento de terminações nervosas da retinácula lateral
- medial = tensão recorrente da retinácula medial / plica sinovial
- inferior = irritação da gordura infrapatelar / tendinite patelar
- retropatelar = provável lesão condral / estresse osso subcondral
- superior = tendinite quadríceps
O tipo de atividade que desencadeia a dor também pode nos fornecer que estrutura possivelmente está envolvida, através dos sinais e sintomas de irritação da gordura infrapatelar ou de tendinite patelar11:
Irritação gordura infrapatelar
|
Tendinite patelar
|
SINTOMAS
Os pacientes com dor fêmoro-patelar queixam-se de incômodo difuso na região anterior do joelho que piora ao subir-descer escadas, agachar-ajoelhar ou quando permanecem longo tempo sentados com o joelho flexionado (“dor-do-cinema”). Alguns pacientes se queixam de crepitações / estalidos na flexo-extensão do joelho, que podem ser devidos ao tensionamento da retinácula lateral ou até estarem presentes em estudantes assintomáticos1.
Alguns pacientes relatam falseamentos durante caminhadas ou ao subir escadas (linha reta), que devem ser diferenciados daqueles que ocorrem na mudança brusca de direção com provável diagnóstico de lesão do ligamento cruzado anterior.
Quando ocorre bloqueio, normalmente é passageiro com redução espontânea; devemos diferenciar do bloqueio meniscal ou corpo livre que normalmente não reduz espontaneamente.
Pode ocorrer também derrame articular discreto ou moderado, devido à irritação sinovial. Apesar de moderada, a presença de derrame articular causa enfraquecimento / atrofia do quadríceps de maneira assimétrica, sendo o vasto medial oblíquo (VMO) inibido primeiramente e depois o vasto lateral (VL) e reto femoral (RF)2-19.
Na avaliação de possíveis diagnósticos diferenciais, não devemos esquecer possíveis causas de dores no joelho referidas à coluna lombar ou quadril.
EXAME CLÍNICO
O exame clínico pode confirmar o diagnóstico e determinar os possíveis fatores causadores dos sintomas nos levando a propor o tratamento mais adequado.
Devemos examinar o paciente nas diversas posições, passiva ou dinamicamente, procurando realizar uma seqüência lógica para maior conforto do paciente.
Paciente em PÉ
Avaliar possíveis anormalidades biomecânicas / alinhamento:
= frente: – posição dos pés em relação às pernas/joelhos, ângulo Q, varo/valgo, torção tibial, posição do tálus e navicular, posição das patelas, volume VMO
= perfil: – posição da pelve (inclinação / báscula), hiperextensão joelhos
= posterior: posição da espinha ilíaca póstero-superior (EIPS), volumes glúteos e coxas, posição do calcâneo
Avaliação DINÂMICA
Avaliar o efeito do alinhamento ósseo e das partes moles nas seguintes condições dinâmicas, procurando p/ presença de dor: – andar / subir degraus / agachar (monopodal e bipodal)
Paciente em posição SUPINA
Determinar possíveis fatores causais dos sintomas:
= interlinha articular fêmoro-tibial e partes moles da articulação fêmoro-patelar
= testes meniscais e ligamentares
= teste de Thomas
= testes musculares (psoas-ilíaco, reto femoral, tensor fáscia lata, isquiotibiais, gastrocnêmios, etc)
= posição da patela: – deslizamento, inclinação lateral
= teste apreensão (Smilie)
Paciente em posição LATERAL
Examinar retrações/encurtamentos das estruturas laterais:
= partes moles lado medial/lateral
= teste Ober – retração banda íleo-tibial
Paciente em posição PRONA
= palpação coluna lombar
= posição dos pés
= rotações dos quadris
PRINCÍPIOS DOS PROGRAMAS DE REABILITAÇÃO
Após o reconhecimento do problema fêmoro-patelar, podemos desenvolver um programa de reabilitação adequado a cada paciente. Estes programas são baseados nos diversos princípios de reabilitação voltados ao tratamento conservador ou pós-operatório dos pacientes com alterações fêmoro-patelares12-21.
REDUÇÃO DO DERRAME ARTICULAR
O primeiro princípio na reabilitação fêmoro-patelar é a redução do derrame articular. Pacientes com alterações fêmoro-patelares freqüentemente apresentam derrame articular após trauma ou cirurgia. Derrames crônicos também podem estar presentes devido a microtraumas dos tecidos moles adjacentes. Diversos autores já relataram o efeito inibidor do derrame sobre o músculo quadríceps, com maior ênfase no VMO2-9-20.
A redução do derrame articular é crucial para restaurar a atividade normal do quadríceps. As opções de tratamento incluem: – crioterapia, estimulação elétrica, compressão articular com ataduras / faixas elásticas. Nos pacientes submetidos à liberação da retinácula lateral, o uso de espuma (figura 1) colocada na região lateral e compressão com ataduras auxiliam na medialização patelar e redução do derrame ou possível sangramento pela artéria genicular lateral.
REDUÇÃO DA DOR
O segundo princípio é a redução da dor. A dor também tem papel importante na inibição da atividade muscular. O derrame articular e a dor atuam conjuntamente na inibição da atividade muscular.
Podemos reduzir a dor através de medicações analgésicas e com crioterapia (figura 2). Logo após trauma ou cirurgia, podemos utilizar a crioterapia com sacos ou bolsas de gelo ou outros artefatos comerciais.
TREINAMENTO MUSCULAR
O próximo princípio visa restabelecer o controle voluntário da musculatura. A estimulação elétrica e biofeedback são incorporadas nos exercícios terapêuticos para facilitar a contração ativa do quadríceps (figura 3-4). Diversos autores demonstraram a efetividade do uso destes recursos no fortalecimento do quadríceps em pacientes submetidos à reconstrução do ligamento cruzado anterior4-5-17. Na prática diária a estimulação elétrica é usada imediatamente após trauma ou cirurgia conjuntamente com exercícios isométricos e isotônicos, tais como: – série quadríceps, straight leg raises (SLR), adução, abdução do quadril e extensão joelho.
BIOMECÂNICA DA EXTENSÃO DO JOELHO
O bom conhecimento da biomecânica da articulação fêmoro-patelar é fundamental no desenvolvimento dos protocolos de reabilitação.
A articulação da superfície inferior da patela com o fêmur inicia-se entre 10-20° de flexão do joelho. Como o joelho realiza amplo grau de mobilidade (flexão), a área de contato da articulação fêmoro-patelar move-se em direção ao polo superior da patela. Com 30° de flexão a área de contato fêmoro-patelar é aproximadamente de 2,0 cm2. Esta área de contato aumenta progressivamente com a flexão do joelho, chegando a 6,0 cm2 a 90° de flexão, estimando-se em 6,5 vezes o peso corporal10-13.
Alterações do ângulo Q (escola americana) ou lateralização da tuberosidade anterior da tíbia (TAT) (escola francesa) freqüentemente são associadas com alterações fêmoro-patelares podendo alterar a área de contato e as forças reacionais na articulação fêmoro-patelar3.
Os exercícios de cadeia cinética fechada (CCF) e cadeia cinética aberta (CCA) foram bem avaliados nos últimos anos quanto à segurança e efetividade. Os exercícios em CCF reprisam as atividades funcionais como subir-descer escadas enquanto os exercícios em CCA são úteis para fortalecimento muscular isolado quando ocorre fraqueza muscular8-18-22. Os estudos mostram que os exercícios de CCF levam a menor estresse na articulação fêmoro-patelar durante maiores graus de flexão do joelho. Isto se explica, pois apesar do aumento da carga, ocorre maior área de contato fêmoro-patelar com dissipação do estresse. Observamos então que podemos utilizar tanto os exercícios de CCF ou CCA na reabilitação fêmoro-patelar, preservando-se sempre um arco de movimento seguro.
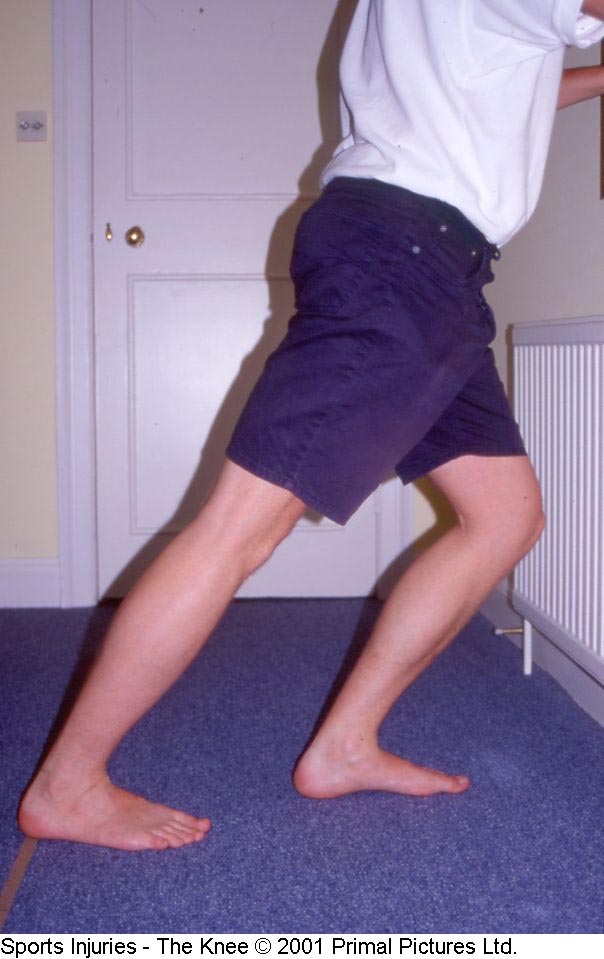
Freqüentemente os exercícios de CCA para extensão do joelho são utilizados entre 90 e 40° de flexão (figura 5). Este arco de movimento leva às menores forças reacionais na fêmoro-patelar pela grande área de contato fêmoro-patelar.
PRINCÍPIOS DE TREINAMENTO DO VMO
O próximo princípio na reabilitação fêmoro-patelar é o fortalecimento da musculatura extensora do joelho. Alguns autores enfatizam que devemos aumentar / intensificar a ativação do VMO nas alterações fêmoro-patelares16. Powers no seu estudo nos diz que apesar da literatura não apresentar suporte quanto ao fortalecimento do VMO, resultados clínicos satisfatórios são encontrados com este tipo de abordagem16.
Wilk e Reinold acreditam muito que os exercícios de fortalecimento do quadríceps devam ser incorporados aos protocolos de reabilitação21 (figura 7).
O quadríceps também funciona absorvendo os choques durante a marcha e compressão articular. Qualquer anormalidade na força quadricipital pode resultar no aumento do estresse sobre as articulações do joelho.
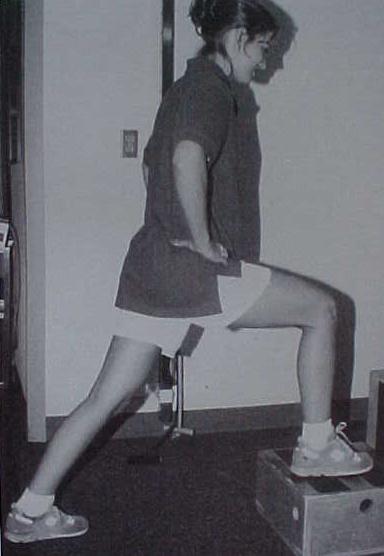
Os exercícios específicos no fortalecimento do VMO incluem: – CCA em extensão, SLR, adução do quadril, bem como exercícios em CCF como leg-press, agachamento em parede, “degrau frontal” (figura 8-9). Os exercícios de agachamento em parede produzem melhor relação VMO : VL do que o agachamento vertical.. Os exercícios em CCF como leg-press e agachamento em parede podem ser realizados concomitantemente com a adução do quadril, intensificando ainda mais a atividade do VMO.
FLEXIBILIDADE DOS TECIDOS MOLES
Outro princípio muito importante é o ganho de flexibilidade da articulação com ênfase no alongamento do quadríceps, isquiotibiais, gastrocnêmios e banda íleo-tibial.
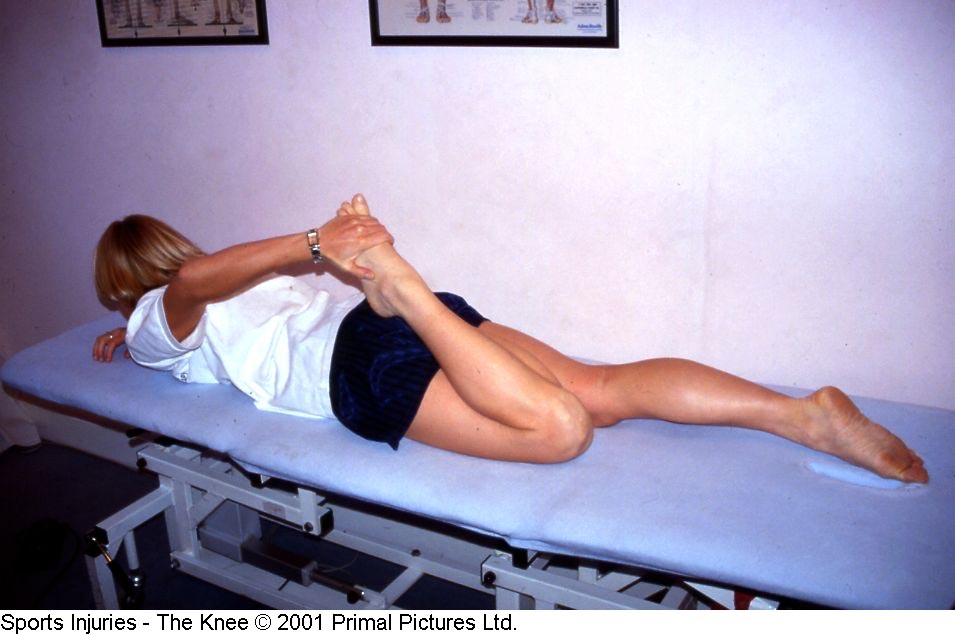
Inicialmente os exercícios devem restaurar a extensão passiva completa do joelho, pois a deambulação e AVD com joelho em flexão aumentam as forças de reação na articulação fêmoro-patelar. A extensão passiva total também é importante na melhora da atividade do quadríceps (figura 10).
MOBILIDADE DOS TECIDOS MOLES
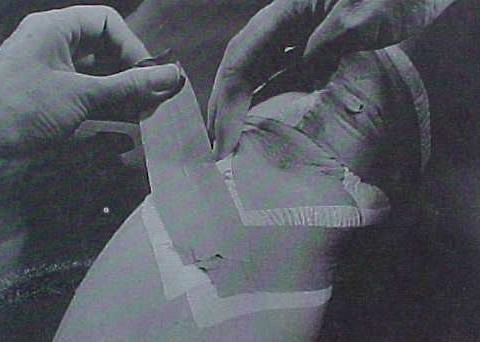
Os objetivos da reabilitação são restaurar a flexibilidade e a mobilidade dos tecidos moles ao redor da patela, utilizando-se técnicas de mobilização medial, lateral, superior e inferior, ou uso de fitas / tiras (tapes) (figura 14).
McConnell e Grelsamer preconizam o uso das fitas / tiras nos pacientes com síndrome fêmoro-patelar dolorosa pois elas reduzem a dor, aumentam o torque do quadríceps, a força excêntrica do quadríceps e a tolerância de carga no joelho14 .
A órtese que “desloca” a patela no sentido medial também pode ser utilizada, porém sua eficácia não é comprovada na literatura (figura 15).
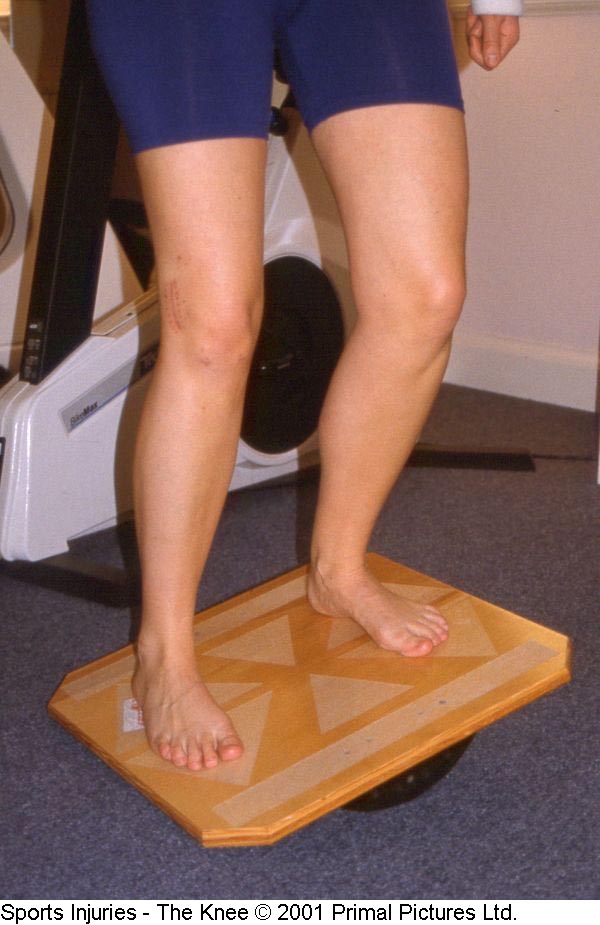
TREINAMENTO DE PROPRIOCEPÇÃO E CONTROLE NEUROMUSCULAR
Os exercícios de treinamento de propriocepção e controle neuromuscular devem ser iniciados logo após o trauma ou cirurgia. São utilizados diversos tipos de exercícios, como
deslocamento lateral e diagonal, mini-agachamentos em superfícies estáveis e instáveis, uso de aparelhos comerciais, exercícios com bola (figura 16-17-18-19). Inicialmente com os dois membros apoiados e no seguimento somente com um membro apoiado, sempre aumentando progressivamente o grau de dificuldade.
NORMALIZAÇÃO DA MARCHA
O treinamento da marcha é parte muito importante nos programas de reabilitação fêmoro-patelares, pois fatores como dor, derrame, encurtamento dos tecidos moles e formação de tecidos fibrosos, levam a atitudes antálgicas com ineficientes padrões de marcha.
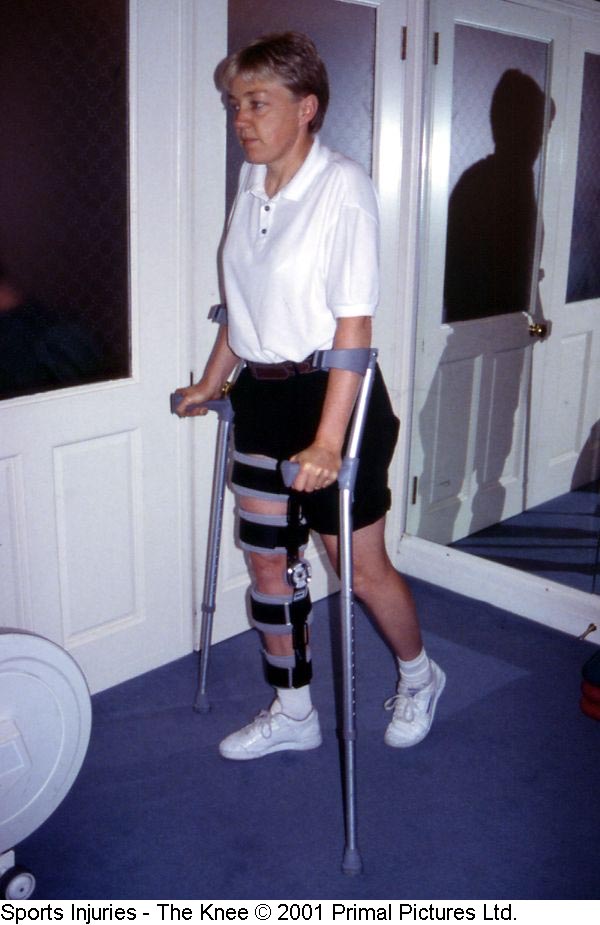
Inicialmente podemos utilizar muletas para controle de descarga do peso corporal diminuindo a sobrecarga articular nas fases agudas de cicatrização tecidual (figura 20). O treinamento da marcha também pode ser realizado em piscinas, onde a viscosidade e flutuabilidade da água diminuem as forças de carga do peso corporal sobre o joelho pela redução da força da gravidade.
CORREÇÃO DE ANORMALIDADES BIOMECÂNICAS
As discrepâncias de comprimento dos membros inferiores, pés pronados (figura 21), controle inadequado da pelve e outras anormalidades podem influenciar e causar alterações na articulação fêmoro-patelar.
Algumas técnicas mais recentes no nosso meio, como osteopatia, cadeias musculares e manipulações articulares têm sido propostas para auxiliar os pacientes nos programas de reabilitação da articulação fêmoro-patelar, porém ainda necessitam de comprovação científica, que é escassa até o momento.
PROGRESSÃO NAS ATIVIDADES FUNCIONAIS
À medida que o tratamento progride com melhora dos sintomas, devemos enfatizar o treinamento das atividades funcionais e esportivas específicas de cada paciente (figura 22). O ritmo de retorno às atividades funcionais é ditado pelo nível de tolerância do paciente, não devendo sobrecarregar a cura tecidual. Isto está bem descrito no trabalho de Dye chamado de “envelope de função” 6.
REFERÊNCIAS BIBLIOGRÁFICAS
- Abernathy PJ, Townsend P, Rose R, Radin E. Is chondromalacia a separate clinical entity? J Bone Join Surg 1978; 60B: 205-210.
- de Andrade J. Grant C, Dixon . Joint distension and reflex muscle inhibition in the knne. J Bone Joint Surg 1965; 47A: 313.
- Dejour H, Walch G, Nove-Josserand L, Guier Ch. Factors of patellar instability: an anatomic radiographic study. Knee Surg Sports Traumatol Arthrosc 1994; 2(1): 19-26.
- Delitto A, Rose SJ, McKowen LM, Lehman RC, Thomas JA, Shively R. Electrical stimulation versus voluntary exercise in strengthening thigh musculature after anterior cruciate ligament surgery. Phys Ther 1988; 68(5): 660-663.
- Draper V, Ballard L. Eletrical stimulation versus electromyographic biofeedback in the recovery of quadriceps femoris muscle function following anterior cruciate ligament surgery. Phys Ther 1991; 71(6): 455-461
- Dye SF. The knee as a biologic transmission with an envelope of funcion: a theory. Clin Orthop 1996; 323: 10-18.
- Dye SF, Vaupel GL, Dye CC. Conscious neurosensory mapping of the internal structures of the human knee without intraarticular anesthesia. Am J Sports Med 1998; 26: 773-777.
- Escamilla RF, Fleisig GS, Zheng N, Barrentine SW, Wilk KE, Andrews JA. Biomechanics of the knee during closed kinetic chain and open kinetic chain exercise. Med Sci Sports Exerc 1998; 30: 556-569.
- Fahrer H, Rentsch HU, Gerber NJ et al. Knee effusion and reflex inhibition of the quadriceps: a bar to effective retraining. J Bone Joint Surg 1988; 70B: 635-638.
- Fulkerson JP, ed. Disorders of the patellofemoral joint. 3rd ed. Baltimore: Williams & Wilkins, 1997.
- Grelsamer RP, McConnell J, eds. Examination of the patellofemoral joint: The physical therapist’s perspective In: The patella: a team approach. Gaithersburg: Aspen Publishers, 1998: 109-118.
- Grelsamer RP, McConnell J, eds. Conservative management of patellofemoral problems In: The patella: a team approch. Gaitherburg: Aspen Publishiers, 1998: 119-136.
- Hungerford DS, Barry M. Biomechanics of the patellofemoral joint. Clin Orthop 1979; 144: 9-15.
- McConnell J. Conservative management of patellofemoral problems In: Grelsamer RP, McConnell J eds. The Patella: a team approach. Gaithersburg: Aspen Publishers, 1998: 119-136.
- Malek MM, Mangine RM. Patellofemoral pain syndromes: a comprehensive and conservative approach. J Orthop Sports Phys Ther 1981; 2(3): 108-116.
- Powers CM. Rehabilitation of patellofemoral joint disorders: a critical review. J Orthop Sports Phys Ther 1998; 28(5): 345-354.
- Snyder-Mackler L, Ladin Z, Schepsis AA, Young JC. Electrical stimulation of the thigh muscles after reconstructing the anterior cruciate ligament. Effects of electrically elicited contraction of the quadriceps femoris and hamstrings muscles on gait and on strength of the thigh muscles. J Bone Joint Surg 1991; 73A: 1025-1036.
- Steinkamp LA, Dillingham MF, Markel MD, Hill JA, Kaufman KR. Biomechamical considerations in patellofemoral join rehabilitation. Am J Sports Med 1993; 21: 438-444.
- Stokes M, Young A. Investigations of quadriceps inhibition: implications for clinical practice. Physiotherapy 1984; 70: 425-428.
- Torry MR, Decker MY, Viola RW, O’Connor DD, Steadman JR. Intraarticular knee effusion induces quadriceps avoidance gait patterns. Clin Biomech 2000; 15(3): 147-159.
- Wilk KE, Reinold MM. Principles of patellofemoral rehabilitation. Sports Med Arthrosc Rev 2001; 9(4): 325-336.
- Wilk KE, Reinold MM. Closed kinetic chain exercises and plyometric activities In: Bandy WD, Sanders B, eds. Therapeutic exercise: Techniques for intervention. Baltimore: Lippincott Williams & Wilkins, 2001.
- Witvrouw E, Lysens R, Bellemans J et al. Intrinsic risk factors for the development of anterior knee pain in an athletic population. Am J Sports Med 2000; 28: 480-489.